Статья опубликована в рамках: XXIII Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 23 сентября 2013 г.)
Наука: Медицина
Секция: Инфекционные болезни
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
ЭТИОЛОГИЯ ГЕНЕРАЛИЗОВАННОЙ ЛИМФАДЕНОПАТИИ У БОЛЬНЫХ ВИЧ-ИНФЕКЦИЕЙ И ПРОБЛЕМЫ ЕЁ ДИАГНОСТИКИ И ИСХОДОВ
Ибикунле Арманд Адекамби
аспирант кафедры инфекционных болезней и эпидемиологии Московского государственного медико-стоматологического университета им. А.И. Евдокимова Минздрава РФ, Москва
Максимов Семён Леонидович
д-р мед. наук, профессор кафедры инфекционных болезней и эпидемиологии Московского государственного медико-стоматологического университета им. А.И. Евдокимова Минздрава РФ, Москва
E-mail: maximov_S@bk.ru
Балмасова Ирина Петровна
д-р мед. наук, профессор, зав. лабораторией патогенеза и методов лечения инфекционных заболеваний НИМСИ Московского государственного медико-стоматологического университета им. А.И. Евдокимова Минздрава РФ, Москва
E-mail: iri.balm@mail.ru
Тишкевич Олег Александрович
врач государственного казённого учреждения здравоохранения «Инфекционная клиническая больница № 2» Департамента здравоохранения г. Москвы, Москва
ETIOLOGY OF LYMPHADENOPATHY IN PATIENTS WITH HIV-INFECTION AND PROBLEMS OF DIAGNOSIS AND OUTCOMES
Ibikounle Armand Adekambi
phD-student of department of infectious diseases & epidemiology of Moscow State University of Medicine & Dentistry after name A.I. Evdokimov, Moscow
Maksimov Semen
MD, professor at department of infectious diseases & epidemiology of Moscow State University of Medicine & Dentistry after name A.I. Evdokimov, Moscow
Balmasova Irina
MD, professor, head of laboratory of pathogenesis and treatment of infectious diseases in Moscow State University of Medicine & Dentistry after name A.I. Evdokimov, Moscow
Tishkevich Oleg
physician of infectious diseases hospital № 2, Moscow
АННОТАЦИЯ
Цель: определить этиологию лимфаденопатии у больных ВИЧ-инфекцией. Материал и методы: ретроспективный анализ историй болезни 243 больных ВИЧ-инфекцией.
Результаты: Лимфаденопатия выявлена у 68 из 243 больных (28,0 %): у 34 туберкулёзной этиологии, у 17 опухолевого генеза, у 5 цитомегаловирусной этиологии, у 1 токсоплазмозной и у 11 больных смешанной бактериальной и грибковой этиологии. Больные с лимфаденопатией, связанной с цитомегаловирусом и токсоплазмой, достоверно чаще умирали.
Заключение: В большинстве случаев выявление лимфаденопатии (50%) было связано с развитием туберкулёза.
ABSTRACT
Objective: To determine etiology of lymphadenopathy in patients with HIV infection.
Material and Methods: analysis of case histories of 243 patients with HIV infection.
Results: lymphadenopathy was detected in 68 of 243 patients (28,0 %): in 34 tuberculosis etiology, in 17 tumor genesis, in 5 CMV etiology, in 1 toxoplasmosis and in 11 cases of mixed bacterial and fungal etiology. In patients with lymphadenopathy of CMV and Toxoplasma etiology significantly more likely to die.
Conclusion: In most cases, identification of lymphadenopathy (50%) was associated with development of tuberculosis.
Ключевые слова: ВИЧ-инфекция, лимфаденопатия.
Keywords : HIV infection , lymphadenopathy .
Проблема синдрома генерализованной лимфаденопатии (СГЛ) при ВИЧ-инфекции заключается в том, что клиническое и патогенетическое значение его до настоящего времени остается нераскрытым, особенно, на поздних этапах данного заболевания. Выделяют несколько основных состояний, которые приводят к увеличению лимфатических узлов: инфекционный процесс, наличие опухоли лимфоидной или гемопоэтической ткани и метастатическое поражение [1, с. 297]. При ВИЧ-инфекции причиной развития СГЛ могут быть собственно вирус иммунодефицита человека (ВИЧ), возбудители оппортунистических и других инфекций, опухолевый процесс [9, с. 78; 11, с. 73; 12, с. 305; 13, с. 125]. Следует отметить, что СГЛ — это не только синдром при оппортунистических и некоторых других болезнях, но и проявление разных стадий ВИЧ-инфекции, начиная с 2В [4, с. 91]. Для ВИЧ-инфекции характерна так называемая персистирующая генерализованная лимфаденопатия (ПГЛ) [4, с. 91]. Под ней понимают увеличение не менее 2 лимфоузлов, не менее чем в 2, не связанных между собой, группах (за исключением паховых), у взрослых до размера более 1 см, сохраняющееся не менее 3 месяцев. Согласно Российской клинической классификации ВИЧ-инфекции, она длится в среднем полгода, однако, сроки её выявления могут варьировать от 1—2 месяцев до нескольких лет. В этой стадии возможно отсутствие любых других признаков, кроме увеличения лимфатических узлов [4, с. 91; 5, с. 1].
Целью исследования послужило определение этиологической структуры СГЛ инфекционной природы и частоты её встречаемости на различных стадиях ВИЧ-инфекции.
Материал и методы исследования. Проведён ретроспективный анализ историй болезни 243 больных ВИЧ-инфекцией, у 68 из которых (28,0 %) был выявлен СГЛ.
Результаты и обсуждение. На рисунке 1 представлены результаты прижизненной этиологической расшифровки диагноза СГЛ. Как видно, у 40 пациентов из 68 (58,8 %) была установлена инфекционная природа СГЛ. У 17 из 68 больных (25,0 %) поражение лимфатических узлов носило опухолевый характер, у остальных 11 больных (16,2 %) характер поражения лимфатических узлов прижизненно не был определён, но при посмертном патологоанатомическом исследовании был подтверждён его инфекционно-воспалительный генез.
Из рисунка следует, что чаще других выявлялась лимфаденопатия инфекционного генеза, а у значительной части пациентов этиология синдрома лимфаденопатии осталась неустановленной и, следовательно, никаких лечебных мероприятий в отношении данного патологического состояния, сопровождавшегося развитием СГЛ, при жизни пациента не проводилось.
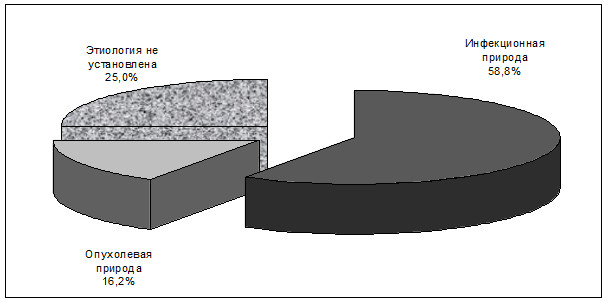
Рисунок 1. Этиология лимфоаденопатии у больных ВИЧ-инфекцией
В большей части случаев (85,0 %), выявленная лимфаденопатия инфекционной природы имела туберкулёзную этиологию (у 34 из 40 пациентов), в 5 случаях (12,5 %) изменения со стороны лимфатических узлов были вызваны цитомегаловирусной инфекцией (CMV-инфекция) и у 1-го больного лимфаденопатия была обусловлена Toxoplasma gondii.
Таким образом, случаи выявления лимфаденопатии инфекционной природы, чаще всего были обусловлены проявлениями туберкулёзной инфекции. В ряде исследований, анализировавших структуру смертности больных ВИЧ-инфекцией, также самыми частыми причинами развития СГЛ были туберкулёз (34,5 %) и CMV-инфекция (15,8 %) [3, с. 27; 6, с. 42]. В нашем исследовании, наиболее часто регистрировалось поражение внутригрудных лимфатических узлов — у 23 из 34 больных (67,6 %), а в остальных случаях (у 10 из 34, 29,4 %), кроме одного больного с поражением мезентериальных лимфатических узлов (2,9 %), лимфаденопатия была множественной локализации (рисунок 2). В клинической практике, обычно, увеличение мезентериальных и медиастинальных лимфатических узлов при ВИЧ-инфекции связывают с присоединением СПИД-ассоциированных заболеваний, чаще туберкулёза или лимфомы [3, с. 27].

Рисунок 2. Локализация поражения лимфатических узлов инфекционного генеза у больных ВИЧ-инфекцией
У всех 243 пациентов заключительный диагноз был обоснован после получения результатов комплексного, в том числе патологоанатомического исследования. Окончательный диагноз туберкулёза был выставлен 63 из 243 пациентов (25,9 %). Как видно на рисунке 3, при развитии туберкулёза как вторичного заболевания при ВИЧ-инфекции более чем у половины больных (34 из 63, 54,0 %) регистрировалась лимфаденопатия, ассоциированная с данным возбудителем. У 25 из 63 больных (39,7 %) лимфаденопатия не выявлена вовсе и в единичных случаях (4 пациента) она была связана с другой этиологией (6,3 %).
CMV-инфекция, ассоциированная с ВИЧ-инфекцией, была выявлена у 26 из 243 пациентов (10,7 %). В большинстве случаев выявления CMV-инфекции лимфаденопатия либо не развивалась (14 из 26, 53,8 % случаев), либо была связана с другим возбудителем (7 из 26, 26,9 %) и только у 5 больных (19,2 %) соответствовала по этиологии этой оппортунистической инфекции.
Окончательный диагноз «Токсоплазмоз» был выставлен 12 из 243 больных ВИЧ-инфекцией (4,9 %). Лимфаденопатия выявлена у 3 из 12, но токсопламозную этиологию её подтвердили только у 1 пациента (8,3 %). У 2-х других больных она имела другую инфекционную этиологию.

Рисунок 3. Частота развития лимфоаденопатии как проявления ВИЧ-ассоциированного инфекционного заболевания
Таким образом, из перечисленных нозологий, сопровождающихся развитием лимфаденопатии, более других и чаще она регистрировалась при туберкулёзе (у 54,0 % больных).
Большая часть СГЛ при ВИЧ-инфекции была связана с развитием оппортунистических заболеваний на стадии вторичных заболеваний, особенно на стадии СПИДа [12, с. 305]. Как видно из таблицы № 1, большая часть пациентов нашего исследования поступила в стационар на стадии вторичных заболеваний ВИЧ-инфекции и, как и следовало ожидать, этот синдром чаще всего был выявлен на этих стадиях ВИЧ-инфекции.
Туберкулёзная лимфаденопатия с наибольшей частотой (73,5 %) регистрировалась у больных на стадии 4В ВИЧ-инфекции, примерно в 3 раза реже (23,5 %) — на стадии 4Б и в виде единичных случаев на стадии 3 этой болезни. На стадии 4В отмечена наибольшая встречаемость и CMV-ассоциированной лимфоаденопатии (80 %). В целом частота развития лимфоаденопатий инфекционного генеза на стадии 3 составляла только 2 %, а на стадии 4В ВИЧ-инфекции наблюдалась примерно у каждого второго больного ВИЧ-инфекцией.
Таблица 1.
Соответствие лимфоаденопатии инфекционного генеза клиническим стадиям ВИЧ-инфекции
|
Стадия ВИЧ- инфек- ции |
Частота регист- рации стадии |
Пациенты с лимфаденопатией различной этиологии (n-68) |
|||
|
ТБ- лимфо- адено патия |
СMV- лим- фоадено патия |
токсоплаз- мозная лим- фоадено патия |
лимфаден опатия опухолевой и неустанов ленной этиологии |
||
|
3 |
59/243 24,3 % |
1 из 34 2,9 % |
— |
— |
4 из 28 14,3 % |
|
4А |
34/243 14,0 % |
— |
— |
— |
1 из 28 3,6 % |
|
4Б |
41/243 16,9 % |
8 из 34 23,5 % |
1 из 5 20,0 % |
— |
2 из 28 7,1 % |
|
4В |
109/243 44,9 % |
25 из 34 73,5 % |
4 из 5 80,0 % |
1 100,0 %
|
21 из 28 75,0 % |
Туберкулёз может развиться на любой стадии ВИЧ-инфекции и при любом числе CD4+ лимфоцитов в крови [7, с. 607] и может не быть вторичным заболеванием. В литературе есть данные о том, что более половины случаев туберкулёза на фоне ВИЧ-инфекции развивается при числе CD4+ лимфоцитов более 200 [8, с. 225], однако, диссеминированная форма туберкулёза, для которой более характерен СГЛ, развивается преимущественно у пациентов с числом CD4+ лимфоцитов менее 200 клеток/мкл [2, с. 34; 10, с. 228; 14, с. 296].
Диагностический процесс и, особенно, летальный исход зависят от характера оппортунистической инфекции на фоне которой развивается лимфоаденопатия и этот факт учитывался при анализе данных у наблюдавшихся пациентов. Как было установлено и показано ранее, частота встречаемости лимфаденопатии инфекционного генеза была самой высокой у больных сочетанной инфекцией ВИЧ/туберкулёз. Тем не менее, факт развития лимфаденопатии при выявлении туберкулёза не был связан с увеличением частоты летальных исходов у наблюдавшихся пациентов. Значение выявления и прижизненной диагностики СГЛ инфекционного генеза на частоту развития летальных исходов от основного заболевания — ВИЧ-инфекции показаны на рисунке 4.
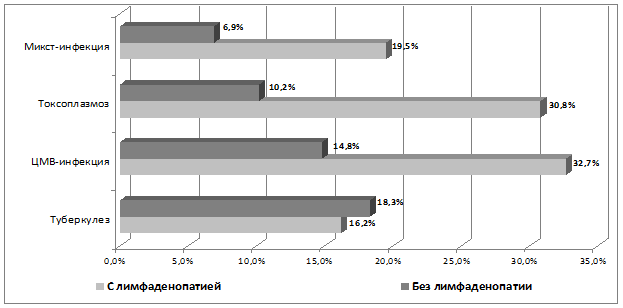
Рисунок 4. Частота летальных исходов у больных ВИЧ-инфекцией в зависимости от отсутствия или наличия лимфаденопатии при развитии оппортунистических заболеваний
При развитии летального исхода от CMV- инфекции частота выявления лимфаденопатии у пациентов была достоверно выше (р<0,05). В этом случае можно говорить о её прогностически неблагоприятном значении, поскольку летальный исход у таких больных развивался почти в 2 раза чаще в отличие, например, от частоты развития летального исхода при лимфаденопатии, ассоциированной с туберкулёзом.
Выявление лимфаденопатии, ассоциированной с токсоплазмозом, лимфаденопатии другого (инфекционного и опухолевого) генеза также достоверно может указывать на прогностически неблагоприятный характер исхода этих состояний у больных ВИЧ-инфекцией.
При развитии токсоплазмоза частота выявления лимфаденопатии составляла только треть от общего числа больных с этой ВИЧ-ассоциированной инфекционной патологией и практически не соотносилась с увеличением частоты летальных исходов в целом. Однако, расчёт процента встречаемости последних по отношению к числу больных в группах с наличием и отсутствием синдрома лимфаденопатии показал, как это видно на рисунке, взаимосвязь неблагоприятного исхода заболевания с наличием данного синдрома.
В случаях развития сочетанных инфекций обнаружение СГЛ также приобретало характер прогностически значимого и сочеталось с двукратным достоверным ростом числа летальных исходов от основного заболевания. Наконец, у тех больных, у которых развитие инфекционного процесса протекало без выяснения этиологического фактора, наличие лимфаденопатии существенного значения ни для диагностики, ни с прогностической точки зрения не имела.
Возможно, объяснение выявленного нами прогностического значения развития СГЛ на исходы вторичных болезней при ВИЧ-инфекции следует искать в степени иммунодефицита, при которой развивается та или иная оппортунистическая инфекция, существующей тактике обследования на эти инфекции, лабораторных и инструментальных возможностях обследования, критериях назначения соответствующей терапии, наконец, в органах-мишенях при перечисленных вторичных заболеваниях. Так, для подтверждения диагноза туберкулёза в настоящее время существует целый комплекс диагностических процедур (лабораторных, инструментальных, рентгенологических и морфологических), которые позволяют в большинстве случаев оперативно выставить диагноз и назначить лечение. Напротив, токсоплазмоз и CMV-инфекция появляются на стадии выраженного иммунодефицита [15, с. 3441], клинические симптомы появляются при значительном поражении органов-мишеней в то время как терапию рекомендуется назначать только при выявлении определённых значений геномного материала. Всё это может влиять на исходы этих оппортунистических заболеваний.
Таким образом, патогенетические механизмы СПИД-ассоциированной лимфаденопатии инфекционного генеза чрезвычайно разнообразны и предполагают неоднозначное трактование с точки зрения прогноза дальнейшего развития ВИЧ-инфекции. Это делает процесс изучения клинико-патогенетических особенностей синдрома генерализованной лимфаденопатии инфекционной природы актуальным.
Выводы
1. У больных ВИЧ-инфекцией, развитие генерализованной лимфаденопатии установленной инфекционной природы в 85 % случаев имело туберкулёзную этиологию, в 12,5 % случаях увеличение лимфатических узлов были вызваны цитомегаловирусной инфекцией и в 2,5 % случаев были обусловлены Toxoplasma gondii.
2. Развитие у больных ВИЧ-инфекцией синдрома генерализованной лимфоаденопатии инфекционного генеза наблюдалось преимущественно на стадии 4В, несколько реже на стадии 4Б и в виде единичных случаев на стадии 3.
3. Выявление лимфаденопатии, ассоциированной с туберкулёзом, не связано с увеличением частоты летальных исходов от этой болезни у ВИЧ-инфицированных пациентов.
4. В случаях, когда синдром генерализованной лимфаденопатии протекал на фоне цитомегаловирусной, токсоплазменной, полимикробной оппортунистической инфекции, независимо от этиологии инфекционного процесса, он являлся прогностически неблагоприятным и сочетается с достоверным ростом частоты летальных исходов заболевания в целом.
Список литературы:
1.Ковригина А.М. Морфологическая характеристика реактивных изменений лимфоузлов / А.М. Ковригина // Клиническая онкогематология, — 2009; — № 2 (4): — с. 297—305.
2.Кравченко А.В., Щелканова А.И., Ермак Т.Н. и др. Анализ больных туберкулезом, сочетанным с ВИЧ-инфекцией, в Московском регионе / А.В. Кравченко, А.И. Щелканова, Т.Н. Ермак и др. // Проблемы туберкулеза, — 2005; — № (10): — с. 34—37.
3.Пивник А.В. Соматические проблемы ВИЧ-медицины: СПИД-ассоциированные лимфомы / А.В. Пивник, Ю.Г. Пархоменко, Ю.А. Криволапов и др. // Онкогематология, — 2007; — № (3): — с. 27—37.
4.Покровский В.В. Клиническая диагностика ВИЧ-инфекции / В.В. Покровский, О.Г. Юрин, В.В. Беляева и др. // Практическое руководство. М.: ГОУ ВУНМЦ МЗ РФ, 2002; — 91 с.
5.Приказ МЗ РФ № 166 от 17.03.2006 «Об утверждении Инструкции по заполнению годовой формы федерального государственного статистического наблюдения № 61 «Сведения о контингентах больных ВИЧ-инфекцией».
6.Тишкевич О.А. Структура летальных исходов и патологическая анатомия у больных ВИЧ-инфекцией в Москве / О.А. Тишкевич, В.И. Шахгильдян, Ю.Г. Пархоменко // Эпидемиология и инфекционные болезни, — 2004; — № (4): — с. 42—46.
7.Ackah A.N. Response to treatment, mortality, and CD4 lymphocyte counts in HIV-infected persons with tuberculosis in Abidjan, Cote d'Ivoire / A.N. Ackah, D. Coulibaly, H. Digbeu et al. // Lancet, — 1995; — № 345 (8950): — с. 607—610.
8.Badri M. Association between tuberculosis and HIV disease progression in a high tuberculosis prevalence area / M. Badri, R. Ehrlich, R. Wood et al. // Int J Tuberc Lung Dis, — 2001; — № 5 (3): — p. 225—232.
9.Boswell S.L. Approach to the Patient with HIV Infection. In: Goroll AH, Mulley AG, eds. Principles of Primary Care, 5th ed. Philadelphia: JB Lippincott, 2005; — p. 78—91.
10.Da Silva R.M. Radiographic alterations in patients presenting human immunodeficiency virus/tuberculosis coinfection: correlation with CD4+ T cell counts // R.M. da Silva, L. da Rosa,R.N. Lemos // J Bras Pneumol, — 2006; — № 32 (3): — p. 228—233.
11.Evaluation of Lymphadenopathy. In: Goroll AH, Mulley AG, eds. Principles of Primary Care, 5th ed. Philadelphia: JB Lippincott, 2005; — p. 73—77.
12. Jung W. [Differential diagnosis and diagnostic strategies of lymphadenopathy] / W. Jung, L. Trümper // Internist (Berl), — 2008; — № 49 (3): — p. 305—318.
13.Kocurek K. Primary and preventive care of the HIV-infected adult / K. Kocurek, H. Hollander // In: Sande M.A., Volberding P.A., eds. Medical Management of AIDS, 6th ed. Philadelphia: WB Saunders, 1999; — p. 125—126.
14.Lange K. Opportunistic infections. Tuberculosis / K. Lange, C. Schieferstein, Z. Toossi // In: C. Hoffmann, J.K. Rockstroh, B.S. Kamps. Treatment of HIV-infection: Gamburg-Bonn-Paris, 2005; chapter 12: — p. 296—306.
15.Wormser G.P. Multiple opportunistic infections and neoplasms in the acquired immunodeficiency syndrome / G.P. Wormser // JAMA, — 1985; — № 253 (23): — p. 3441—3442.
дипломов

