Статья опубликована в рамках: XVI Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 11 марта 2013 г.)
Наука: Медицина
Секция: Анестезиология и реаниматология
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
АНАЛИЗ МЕДИЦИНСКОЙ ПОМОЩИ ПОСТРАДАВШИМ С ШОКОГЕННОЙ ТРАВМОЙ ПРИ ДОРОЖНО-ТРАНСПОРТНЫХ ПРОИСШЕСТВИЯХ НА ДОГОСПИТАЛЬНОМ И ГОСПИТАЛЬНОМ ЭТАПАХ В Г.О. САМАРА
Шабанова Анна Юрьевна
ГБОУ ВПО Самарский государственный медицинский университет Минздравсоцразвития Россия, г.о. Самара, РФ заочный аспирант кафедры анестезиологии, реаниматологии и скорой медицинской помощи ИПО, врач анестезиолог-реаниматолог ГБУЗ СО СГКБ № 2 им. Н.А. Семашко
E-mail: nuyrushka@mail.ru
Шокогенная травма остается значимой проблемой мирового и отечественного здравоохранения. В настоящее время ни у кого не вызывает сомнений, что большое число дорожно-транспортных происшествий становится основной причиной шокогенной механической травмы. Одной из наиболее актуальных проблем экстренной медицины является организация оказания медицинской помощи пострадавшим с политравмой на территории мегаполиса [4].
Демографические процессы в Самарской области имеют общие черты с происходящими в стране и во всем мире и характеризуются возрастающей урбанизацией, старением населения и негативными изменениями образа жизни людей [1]. Все это в совокупности делает травмы одними из главных причин заболеваемости и смертности населения.
В трудоспособном возрасте на территории г.о. Самара основными причинами смерти являются травмы и отравления (32 %), болезни системы кровообращения (22,9 %) и новообразования (12,8 %) [5].
Смертность на 100 тыс. населения трудоспособного возраста в г.о. Самара составила в 2009 году: от болезней системы кровообращения — 153,0; от злокачественных новообразований — 85,3; от травм — 214,0, что характерно и для России в целом [5].
В России частота смертности от внешних воздействий снижается (на 22,1 % за 5 лет), но остается крайне высокой, в 5—7 раз выше, чем в странах ЕС [5].
Дорожно-транспортные травмы являются доминирующей по частоте причиной летальности молодого населения. В 2010 году на дорогах страны произошло 199 431 дорожно-транспортных происшествий, погибли более 26 тыс. человек, а более 25 тыс. получили ранения различной степени тяжести [5]. На каждую тысячу населения приходится 1,75 транспортной травмы [5].
Повышение качества медицинской помощи больным с шокогенной травмой, пострадавшим в ДТП, привело к совершенствованию государственной системы оказания медицинской помощи на основе созданной Федеральной целевой программы: «Повышение безопасности дорожного движения в 2006—2012 годах». В основу организации медицинской помощи пострадавшим с шокогенной травмой легла концепция травматической болезни [2]. Особая тяжесть сочетанных повреждений и быстроразвивающиеся патологические изменения при них привели к формированию совершенной системы оказания медицинской помощи: проведение эффективной упреждающей терапии возможных осложнений на раннем этапе и преемственность лечебных мероприятий на догоспитальном и госпитальном этапах. Реализация данной программы стала возможна при создании анестезиолого-реанимационных бригад на догоспитальном этапе и травматологических центров (I, II уровня) на базе многопрофильных стационаров.
Целью нашего исследования стал анализ оказываемой медицинской помощи пострадавшим с шокогенной травмой при ДТП на догоспитальном и госпитальном этапах в г.о. Самара.
Нами была проанализирована работа ММУ Станций скорой медицинской помощи г.о. Самары и ММУ Городской клинической больницы № 2 им. Н.А. Семашко с 2008 года по 2010 год. Материалами анализа послужили карты вызовов и медицинские карты пострадавших в результате ДТП с шокогенной травмой за указанные годы.
Проведен сравнительный анализ распределения пострадавших по полу, возрасту, тяжести повреждений, объему проведенной противошоковой интенсивной терапии, летальности.
Наибольшее количество ДТП наблюдается в летние и осенние месяцы (до 70 %). Реже они возникают ночью, однако их последствия были намного тяжелее. В мегаполисе основной причиной транспортного травматизма является наезд на пешеходов (до 65 %).
В настоящее время сформировалась следующая преемственность этапного лечения пострадавших: догоспитальный и госпитальный.
Догоспитальный этап предусматривает оказание первой помощи пострадавшим на месте происшествия бригадой «скорой медицинской помощи». Задачами этого периода являются: оценка состояния пострадавшего, выявление жизнеугрожающих синдромов со стороны сердечно-сосудистой и дыхательной систем и временное устранение их, временная остановка кровотечения, транспортная иммобилизация, адекватное обезболивание, инфузионная противошоковая терапия и транспортировка в стационар. Выбор очередности в оказании медицинской помощи пострадавшему основывается на принципе наивысшей опасности для жизни.
Госпитальный этап, как правило, это многопрофильный стационар, имеющий специалистов разного профиля и комплекс диагностического оборудования. На этом этапе пострадавшим с шокогенной травмой оказывается не только квалифицированная медицинская, но и специализированная (в том числе высокотехнологичная) помощь.
Догоспитальный этап оснащен силами и средствами ММУ ССМП г.о. Самара, являющийся крупным медицинским учреждением. Как самостоятельная служба Станция функционирует с 15.05.35 года в соответствии с Приказом отдела здравоохранения г. Куйбышев от 12 мая 1935 года № 136. В состав Станции входят 8 подстанций. Круглосуточно на них дежурят 76 бригад скорой медицинской помощи, в том числе 11 специализированных медицинских бригад, включая 4 анестезиолого-реанимационные бригады (АРБ).
Реализация целевой федеральной программы на догоспитальном этапе началась в 2009 году. Согласно данному проекту станция оснастилась специальными реанимобилями класса С (3 авто), улучшилась оперативная радиосвязь между дежурными бригадами, диспетчерской и стационарами, появилась навигационная система слежения за позиционированием бригад, которая обеспечивает возможность передачи вызова ближайшей к месту медицинского события бригаде, оказание медицинской помощи базируется на принципе «золотого часа».
В результате проведенного анализа было выявлено уменьшение шокогенной травмы (политравмы) в результате дорожно-транспортных происшествий: в 2008 году 134, 2009 — 119, 2010 — 73. В то же время, отмечалось уменьшение и числа пострадавших в результате ДТП, которым оказана медицинская помощь: в 2008 году — 1927, в 2009 году — 1787, в 2010 году — 1636 человек. Госпитализировано в стационары в 2008 году 1318 человек, в 2009 — 1199, в 2010 году — 1063 пострадавших с изолированной травмой; направленно в травмпункт соответственно 82, 79 и 76 человек.
В результате ДТП в 2008 году погибло 63, в 2009 — 50, в 2010 — 63 человека. На месте ДТП погибло в 2008 году 58, в 2009 — 45, в 2010 — 57 пострадавших. В присутствии бригады скорой медицинской помощи на месте ДТП умерших в 2008 и 2009 годах не было, в 2010 — 2 человека, в период эвакуации умерло — 5,5 и 4 соответственно исследуемым годам.
Возраст пострадавших с шоковой травмой колебался от 19 до 60 лет. Среди них мужчин больше, чем женщин на 10—11 %. Так в 2010 году при ДТП была оказана медицинская помощь 904 мужчинам и 732 женщинам.
Основное количество вызовов на дорожно-транспортную травму обслуживалось специализированными бригадами (АРБ). АРБ оснащены всей необходимой лечебно-диагностической и реанимационной аппаратурой в соответствии с современными требованиями стандарта.
За анализируемые года специализированными бригадами была проведена сердечно-легочная реанимация у 19 пострадавших в ДТП: 2008 году — 6, 2009 году — 5, 2010 году — 8. В 16 случаях — с летальным исходом, в трех случаях — с восстановлением сердечной деятельности: 2008 год — 1, 2010 год — 2.
Для проведения противошоковой программы на догоспитальном этапе с целью обезболивания применялись следующие лекарственные средства: в 2008 году — метамизол натрия 64 %, трамадол 16 %, тримеперидин 10 %, морфин гидрохлорид 5 %, нестероидные противовоспалительные средства (НПВС) 5 %; с 2010 году лечение шоковой травмы стало базироваться на мультимодальной системе обезболивания — трамадол 35 %, тримеперидин 28 %, НПВС 28 %, морфин гидрохлорид 9 %. В диаграмме (рис. 1) для сравнения представлены лекарственные средства, которые использовались для купирования болевого синдрома в 2008 и 2010 годах.

Рисунок 1. Сравнительный анализ лекарственных препаратов, которые применялись для обезболивания на догоспитальном этапе при шокогенной травме
При изолированных переломах крупных трубчатых костей, таза выполнялись новокаиновые блокады в 2008 году у 36 % пострадавших, в 2010 году — до 80 % пострадавших.
Интубация трахеи и ИВЛ применялась практически во всех показанных случаях. В 2008 году пострадавшим с шокогенной травмой бригадой «скорой медицинской помощи» был проведен кислородно-закисный наркоз у 30 человек, в 2009 году — 21, в 2010 — 19.
При нестабильной гемодинамике проводили инфузии в периферические вены на обеих руках. С 2009 года всем пострадавшим с шокогенной травмой устанавливали периферические венозные катетеры и осуществляли инфузии кристаллоидных и коллоидных растворов непрерывно. В качестве коллоидных растворов в 2008 году использовались полиглюкин и реополиглюкин, в отличие от этого уже в 2010 году при шокогенной травме на догоспитальном этапе проводили лечение гидроксиэтилкрахмалами 6 % и 10 % (стабизол, рефортан, гемохес, венофундин, волювен) и препаратами модифицированного желатина (гелофузин 6 %, 10 %). Они обладают лучшим волемическим эффектом, чем поли- или реополиглюкин, способствуют улучшению реологических свойств крови и микроциркуляции. Сегодня на догоспитальном этапе для лечения острой гиповолемии и шока однократно вводится одна доза препарата «малообъемной реанимации» — 10 % ГиперХАЕС. Благодаря высокой осмолярности препарата ГиперХАЕС, жидкость (в основном из межклеточного пространства) быстро перемещается в кровеносные сосуды, в результате этого АД и сердечный выброс увеличиваются.
Для иммобилизации поврежденных сегментов использовались: в 2008 году шины Дитерикса, Крамера, с 2010 года бригады «скорой медицинской помощи» оснастились вакуумными средствами иммобилизации, анестезиолого-реанимационные бригады — лечебно-транспортным тазовым поясом, противошоковым костюмом «Каштан».
Своевременность выезда до 4 мин остается контрольным показателем, как составляющая 20-минутного норматива прибытия бригад на место вызова с момента его поступления. Нормативом является 20-минутная доступность — по Приказу МЗ и СР РФ от 01.11.2004 года № 179 «О порядке оказания скорой медицинской помощи населению РФ». В 2009—2010 году отмечается ухудшение этого показателя на ДТП на 1,4 мин: с 3,7 мин до 5,1 мин. При этом своевременность доезда до 20 мин к пострадавшим улучшилось на 0,6 %: 2009 — 87,8 %; 2010 — 88,4 %. Среднее время ожидания бригад увеличилось на 1,8 мин: 2010 — 18,8 мин; 2009 — 17,0 мин. Среднее время, затраченное на 1 вызов АРБ, в 2010 году снизилось на 1,5 минуты, тогда как время, затраченное на 1 вызов врачебными или фельдшерскими бригадами, увеличилось на 1,4 мин.
Проводился анализ карт вызовов пострадавших в результате ДТП, доставленных АРБ в ГКБ № 2 им. Н.А. Семашко. Было выявлено, что в большом количестве случаев (до 90 %) специализированными бригадами правильно диагностировался травматический шок, проводилась грамотная адекватная противошоковая терапия с использованием коллоидных растворов, наркотических анальгетиков, кислородной респираторной поддержки. К 2010 году диагностика на догоспитальном этапе улучшилась на 2,7 %, совпадение диагнозов с ЛПУ составило 93,5 %.
При необходимости доставки пациентов в крайне тяжелом состоянии через ответственного врача Станции посылалось сообщение дежурному персоналу стационаров о повышенной степени готовности для приема и оказания медицинской помощи на госпитальном этапе.
Городская клиническая больница № 2 является одним из многопрофильных стационаров, на базе которого в соответствии с приказом Минздравсоцразвития № 991н «Об утверждении Порядка оказания медицинской помощи пострадавшим с сочетанными, множественными и изолированными травмами, сопровождающимися шоком» от 15.12.2009 г. с 2010 года функционирует Травмацентр II уровня. Согласно федеральной целевой программе, центр оснащен самой современной диагностической и лечебной аппаратурой.
За анализируемый период в стационар (без черепно-мозговой травмы) было доставлено: в 2008 году — 63, в 2009 — 102, в 2010 — 78 пострадавших с травматическим шоком в результате дорожно-транспортной травмы. По жизненным показаниям было выполнено в 2008 году — 21 операции, 2009 — 28, 2010 — 18. Из них лапаротомий сделано 8 — 13 — 4, торакоцентезов 7 — 9 — 8, травматических ампутаций 1 — 1 — 1. В экстренном порядке выполнено 4 — 4 — 3 внеочаговых остеосинтезов трубчатых костей соответственно 2008, 2009, 2010 годам.
С 2010 года для проведения наркотического пособия у шоковых пострадавших в ДТП применялась методика низкопоточной анестезии с использованием севофлюрана. По данной методике было проведено: 3 внеочаговых остеосинтезов длинных трубчатых костей при переломах, 4 лапаротомии при разрывах паренхиматозных органов, 1 травматическая ампутация, 7 трепанаций черепа с удалением субдуральных гематом, вдавленных осколков черепа. Использование севофлюрана у пострадавших с травматическим шоком, привело к тому, что этот вид анестезии стал одним из методов выбора в ургентной анестезиологии.
Показатель среднего пребывания пострадавших с шоковой травмой на койке в отделениях реанимации и интенсивной терапии уменьшились с 3,09 дня в 2008 году до 2,52 в 2010; в отделении травматологии с 13,12 дня до 11,18, соответственно 2008 и 2010 годам.
Летальность от ДТП в 2008 году составила 9,5 % от пострадавших с травматическим шоком, причем досуточная летальность 16,7 % (1 пострадавший из 6). В 2009 году количество летальных исходов уменьшилось и стало 5,6 %, досуточная летальность существенно не изменилась — 20 % (1 пострадавший из 5). В 2010 году летальность от ДТП снизилась до 5,1 %, досуточная летальность возросла — 75 % (3 пострадавших из 4).
Для сравнения представлены диаграммы общей (рис. 2) и досуточной (рис. 3) летальности в стационаре за анализируемые года.
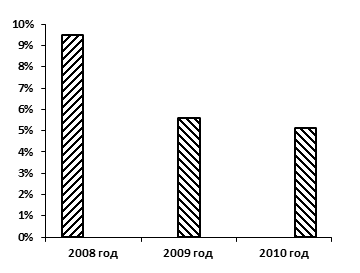
Рисунок 2. Динамика общей летальности
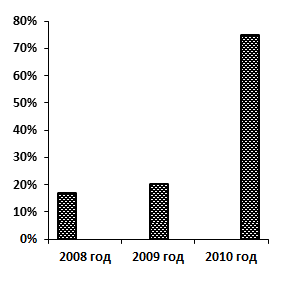
Рисунок 3. Динамика досуточной летальности
Организационно-лечебные изменения в алгоритме оказания медицинской помощи на догоспитальном этапе привели к тому, что больше пострадавших стало поступать в стационар в крайне тяжелом состоянии, которые раньше погибали на догоспитальном этапе. Увеличение числа терминальных пострадавших, поступивших в стационар, способствует росту досуточной летальности. При изучении показателей летальности за три года выявлено, что большинство пострадавших погибали не от травматического шока, а от осложнений, которые возникают при сложном течении травматической болезни. Уменьшение ургентной оперативной активности свидетельствует об улучшении системы активной и пассивной безопасности автомобиля. С каждым годом автомобиль становиться безопасней — как и для тех, кто находиться внутри его, так и для пешеходов.
Уменьшение травматизма связано с реализацией мероприятий Федеральной целевой программы «Повышение безопасности дорожного движения в 2006—2012 годах».
Таким образом, для улучшения оказания медицинской помощи пострадавшим с шоковой травмой на догоспитальном и госпитальном этапах необходимо продолжить реорганизацию работы СМП в плане укрепления материально-технической базы Станции скорой помощи и Травмацентра, внедрения современных систем анализа и управления [3], улучшения взаимодействия со структурами догоспитальной помощи и стационарами, создания сквозных алгоритмов и стандартов оказания медицинской помощи пострадавшим на всех ее этапах, а также внедрения постоянно действующей системы обучения персонала.
Список литературы:
1.Гуманенко Е.К. Достижения в лечении тяжелой сочетанной травмы за последние 20 лет / Е.К. Гуманенко, А.Б. Сингаевский // Скорая мед.помощь. — 2004. — Т. 5, № 3.
2.Интенсивная терапия пострадавших с шокогенными повреждениями в остром периоде травматической болезни: Учебно-методическое пособие. / Под ред. Ю.А. Щербук, С.Ф. Багненко. — Санкт-Петербургский НИИ СП им. И.И. Джанелидзе. : СПб., 2008. — 23 с.
3.Организация оказания экстренной медицинской помощи при тяжелых сочетанных повреждениях на догоспитальном этапе: Методические рекомендации. / Под ред. С.В. Багненко. — Санкт-Петербургский НИИ СП им. И.И. Джанелидзе: СПб., 2004. — 24 с.
4.Особенности тактики и травматологического пособия у пострадавших с сочетанной травмой таза: Методические рекомендации. / Под ред. С.Ф. Багненко, Шапот Ю.Б. — Санкт-Петербургский НИИ СП им. И.И. Джанелидзе: СПб., 2008. — 27 с.
5.Программа «Модернизация здравоохранения Самарской области на 2011—2012 годы»: Постановление Правительства Самарской области от 27.10.2010 № 549. — С., 2010. — 60—63 с.
дипломов

