Статья опубликована в рамках: XIV Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 14 января 2013 г.)
Наука: Медицина
Секция: Нейрохирургия
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
КЛИНИКО-МОРФОЛОГИЧЕСКИЕ ОСОБЕННОСТИ СМЕШАННЫХ ГЛИОМ, КОНТАМИНИРОВАННЫХ ВИРУСОМ ПРОСТОГО ГЕРПЕСА
Жукова Татьяна Владимировна
канд. мед.наук, РНПЦ травматологии и ортопедии,
врач-патологоанатом, г. Минск
Смеянович Арнольд Федорович
академик НАН, д-р мед.наук, профессор, РНПЦ неврологии
и нейрохирургии, заведующий нейрохирургическим отделом, г. Минск
Недьведь Михаил Константинович
д-р мед.наук, профессор кафедры патологической анатомии БГМУ, г. Минск
Безубик Сергей Дмитриевич
канд. мед.наук, ведущий научный сотрудник РНПЦ неврологии
и нейрохирургии, г. Минск
Кузнеццов Ярослав Олегович
канд. мед.наук, главное медицинское управление КГБРБ,
начальник госпиталя, г. Минск
E-mail: Down-house@tut.by
Опухоли из нейроэпителиальной ткани являются основными новообразованиями ЦНС во всех возрастах. Среди них выделяют 9 подгрупп: астроцитарные, олигодендроглиальные, эпендимарные, смешанные глиомы, опухоли сосудистых сплетений, глиальные опухоли неуточненного происхождения, нейрональные и смешанные нейронально-глиальные, пинеальной паренхимы и эмбриональные опухоли. В большинстве случаев обнаруживаются глиальные новообразования (глиомы): астроцитарные, эпендимарные и олигодендроглиальные [1, с. 4]. Структурно-биологические свойства нейроэпителиальных опухолей, зависят в основном от происхождения из того либо другого вида глии, а также от степени анаплазии. Сложность трактовки и гистологической диагностики увеличивается еще и потому, что многие могут проявляться в виде нескольких гистологических вариантов [1, с. 8; 2,с. 228]. Клиническое течение глиом нередко обнаруживает сходство с воспалительными заболеваниями головного мозга типа энцефалита или менингоэнцефалита. В связи с этим выделен воспалительный тип течения опухоли [4, с. 12]. Такое течение опухоли связывается с неблагоприятными воздействиями на головной мозг токсических веществ, вырабатываемых в процессе роста и распада опухоли. Имеется еще одна точка зрения, согласно которой в этиологии глиом большое значение придается некоторым вирусам и в частности вирусу простого герпеса [5, с. 246;6, с. 1075; 7, с. 182]. Учитывая высокую нейротроп-ность ВПГ и случаи сочетания герпетического поражения головного мозга с развитием глиом появилась гипотеза об этиологической роли этого вируса в генезе некоторых глиальных опухолей, однако эта проблема требует дальнейшего изучения. Факт возможного влияния особенностей гистоструктуры нейроэпителиаль-ных опухолей на прогноз заболевания до настоящего времени до конца не изучен, равно, как не изученными остаются множество факторов прямо либо косвенно влияющих на особенности роста опухолей, относящихся к одной и той же группе. К таким факторам относится наличие вирусных частиц в геноме новообразования, заметно изменяющих ее биологическую сущность в зависимости от состояния латенции и персистенции. Остается также открытым вопрос о степени риска возникновения рецидивов и о возможности топографического опреде-ления направления продолженного роста [2, с. 227, 8, с. 335].Хронические процессы, связанные с персистенцией инфекционного этиологического фактора, обычно протекают по типу продуктивного воспаления. Маркером воспаления вирусной этиологии являются Т лимфоциты, которые обнаруживают зараженные клетки, презентирующие на поверхности плазматической мембраны вирусный пептид. У вирусов простого герпеса (ВПГ) один из предранних белков блокирует движение презентируемого пептида к главному комплексу гистосовместимости, а образующийся при этом перфорин вызывает образование пор в плазматической мембране мишенной клетки. Гранзимы А (GraА) и В (GraB) являются протеолитическими ферментами. В присутствии перфоринаGraB переходит в ядро. Такие клетки подвергаются апоптозной гибели. ВПГ проявляет тропность к нервной и эпителиальной ткани [3, с. 124].
Канцерогенез нейроэпителиальных опухолей, как и любых других, является сложным каскадным процессом, на каждом этапе которого происходят генотипические изменения, постепенно превращающие нормальные клетки глиив злокачественные. Существенным этапом канцерогенеза является иммортализация клеток — приобретение свойства непрерывно двигаться по клеточному циклу. Новые биологические свойства закрепляются в процессе деления и передаются новым клонам, таким образом давая начало раковой трансформации [6, с. 1075; 8, с. 335].
Цель работы: изучить влияние вируса простого герпеса на рост и развитие глиом.
Материалы и методы
Изучено 230 олигоастроцитом II Gr. Использовались клинический морфологический, иммуногистохимические методы исследования. Вирус простого герпеса (ВПГ) выявлялся при помощи полимеразной цепной реакции, поликлональных антител к ВПГI, II. Изучались особенности воспаления в опухолях, его влияние на пролиферативную активность, апоптоз и на ангиогенез.
Результаты иследования
Олигоастроцитомы составляют группу смешанных глиом. Они относятся ко II степени злокачественности. При микроскопическом исследовании в 92,5 % олигоастроцитом выявляются внутриядерные герпетические включения I и II типа. Количество внутриядерных включений I типа сравнимо с количеством их в астроцитомах. В пяти полях зрения на х40 их насчитывается 3,07 ± 0,62. Количество внутриядерных включений II типа относительно постоянно во всех олигоастроцитомах. Экспрессия поликлональных кроличьих антител к ВПГI и ВПГII составляет в олигоастроцитомах 13,37 ± 0,25 % (рис. 1) В 7,5 % эти опухоли не экспрессируют поликлональные антитела к ВПГ.
Воспалительная инфильтрация обнаруживается аналогично экспрессии антител к ВПГ. Она выражена либо в стенках сосудов, либо в опухолевой ткани. Имеется группа опухолей с воспалительной инфиль-трацией и в эндотелии сосудов и в опухолевой ткани одновременно. Она представлена Т-лимфоцитами, которые обнаруживаются в 98 % инфильтрата, 2 % составляют плазматические клетки. В 47 % олигоастроцитом в воспалительных инфильтратах обнаружены нейтрофильные лейкоциты. В олигоастроцитомах, не экспрессирующих антитела к ВПГ воспалительная инфильтрация не выявляется.
В олигоастроцитомах с преимущественной экспрессией антител к ВПГ в эндотелии ИПА эндотелия — 11,18 ± 0,52 %, p53 — 11,38 ± 0,46 %; bcl — 12,74 ± 0,71 %. ИПА в опухолевой ткани этой группы опухолей составил 3,17 ± 0,45 %, p53 — 3,76 ± 0,24 %; bcl-2 — 4,37 ± 0,12 %. Количество сосудов в «горячей точке» насчитывает 15,82 ± 0,16. В группе с более выраженной экспрессией к антигену ВПГ и Т-лимфоцитам в опухолевой ткани, в эндотелии сосудов ИПА — 2,55 ± 0,64 %, p53 — 3,06 ± 0,28 %; bcl-2 — 3,11 ± 0,66 %. ИПА в опухолевой ткани этой группы опухолей составил 13,24 ± 0,52 %; p53 — 13,63 ± 0,49 %; bcl-2 — 14,79 ± 0,24 %. %. Количество сосудов в «горячей точке» насчитывает 12,06 ± 0,48 (рис. 2).
В опухолях с воспалительной инфильтрацией выраженной и в стенках сосудов, и в опухолевой ткани, ИПА в стенке сосудов достигает 13,92 ± 0,44 %, p53 — 15,12 ± 0,18 %; bcl-2 — 15,91 ± 0,33 %. Количество сосудов в «горячей точке» насчитывает 13,39 ± 0,56 %. ИПА в опухолевой ткани этой группы составляет 3,11 ± 0,75 %, p53 — 3,16 ± 0,27 %; bcl-2 — 3,81 ± 0,53 %.
Опухоли, не экспрессирующие антитела к ВПГ имеют в эндотелии сосудов ИПА — 5,35 ± 0,72 %, p53 — 5,46 ± 0,52 %; bcl-2 — 5,47 ± 0,49 %. ИПА в опухолевой ткани этой группы опухолей составил 15,92±0,37 %; p53 — 15,54 ± 0,36 %; bcl — 15,62 ± 0,62 %. Количество сосудов в «горячей точке» насчитывало 9,67 ± 0,74 (рис. 3).
Клеточная плотность олигоастроцитом занимает промежуточное положение между гемистоцитарной астроцитомой и олигодендроглиомой и составляет 118,50 ± 1,65 клеток в поле зрения х40. Этот факт важен для прогнозирования биологического поведения, поскольку у этих опухолей появляются единичные пролиферирующие сосуды. Собственно говоря, именно поэтому для олигоастроцитом уже характерна каскадность роста, несмотря на то, что они относятся ко II Gr злокачественности.
Изученные олигоастроцитомы делятся также на опухоли, протекающие на фоне хронического воспаления и его обострения. В морфологической картине олигоастроцитом, протекающих на фоне хронического воспаления без обострения и в олигоастроцитомах, развивающихся при обострении воспалительного процесса имеются существенные различия.
Олигоастроцитомы, развивающиеся на фоне обострения хронического воспаления, отличаются большей клеточной плотностью. Она составляет для этих опухолей 134,7 ± 0,65 в поле зрения х 40.
Проводился подсчет внутриядерных герпетических включений I и II типа в олигоастроцитомах, протекающих на фоне хронического воспаления, а также при его обострении.
В опухолевой ткани олигоастроцитом, протекающих на фоне хронического воспаления, насчитывается 1,28 ± 0,43 внутриядерных герпетических включений I типа в пяти полях зрения и 86,91 ± 0,39 внутриядерных герпетических включений II типа в поле зрения на иммерсии.
В опухолевой ткани олигоастроцитом, протекающих на фоне обострения хронического воспаления, насчитывается 3,93 ± 0,26 внутриядерных герпетических включений I типа в пяти полях зрения и 116,47 ± 0,24 внутриядерных герпетических включений II типа.
Во всех случаях в опухолевой ткани имеет место интенсивное размножение эндотелиальных клеток, которые образовывают крупные клеточные скопления — симпласты. В ядрах таких эндотелиальных клеток выявляются герпетические включения, преимущественно II типа.Симпласты обнаружены во всех исследуемых олигоастроцитомах, с той разницей, что в опухолевой ткани, протекающих на фоне обострения хронического воспаления, они встречаются в 2 раза чаще, чем на фоне хронического воспаления. В группе опухолей, не экспрессирующих антитела к ВПГ симпласты не выявлены.Таким образом, волигоастроцитомах, протекающих на фоне обострения хронического воспаления, растет количество внутриядерных герпетических включений I типа, появляются нейтрофильные лейкоциты в лимфоцитарных воспалительных инфильтратах, увеличивается количество симпластов.
Мы провели корреляционный анализ между количеством симпластов в олигоастроцитомах, протекающих на фоне хронического воспаления и его обострения и количеством включений I типа. Результат корреляционного анализа показал, что имеется положительная корреляционная взаимосвязь между количеством включений I типа и количеством симпластов. Внутриядерные герпетические включения I типа, являются морфологическими маркерами активации процессов репликации, в клетке с наличием вирусных белков в геноме. В опухолях с увеличением внутриядерных герпетических включений I типа, экспрессия поликлональных антител к ВПГ повышена в 2 раза. В воспалительной инфильтрации присутствуют нейтрофильные лейкоциты. Опухоли с минимальным количеством внутриядерных герпетических включений I типа протекают на фоне хронического воспаления. Экспрессия антител к ВПГ у них меньшая и составляет 5,38 ± 0,42 %.
Обнаружено, что опухоли, протекающие на фоне обострения хронического воспаления, экспрессируют антитела к ВПГ преимущественно в эндотелии сосудов, а также и эндотелием сосудов и опухолевой тканью одномоментно. В группу опухолей, протекающих на фоне хронического воспаления, относятся опухоли, экспрессирующие антитела к ВПГ преимущественно опухолевой тканью. Обнаружено, что для опухолей, протекающих на фоне активации ВПГ, характерен активный рост именно за счет интенсивного ангиогенеза.
Выводы
1.Контаминация смешанных глиом ВПГ проявляется наличием Т-лимфоцитарной инфильтрации и симпластообразованием.
2.Одним из механизмов регуляции роста в смешанных глиомах является сложный процесс взаимодействия инфицированной опухолевой и эндотелиальной клетки с Т-лимфацитами, который характеризует каскадное течение.
3.Процесс изменения скорости роста сопровождается изменением количества вновь образованных сосудов, а также изменением соотношения между пролиферирующими клетками и клетками, находящимися в апоптозе.
4.Преимущественная экспрессия антител к ВПГ в эндотелии опухолевых сосудов либо в опухолевых клетках может служить прогностическим признаком скорости течения опухолевого процесса.
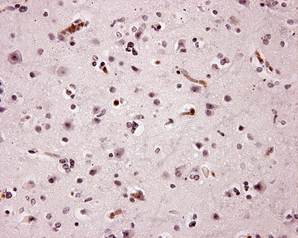
Рисунок 1. Экспрессия антител к ВПГ в олигоастроцитоме
Рисунок 2. Количество сосудов в «горячей точке» олигоастроцитомы, экспрессирующей антитела к ВПГ
Рисунок 3. Количество сосудов в «горячей точке» олигоастроцитомы, не экспрессирующей антитела к ВПГ
Список литературы:
1.Григорьев Д.Г. Глиосаркома оболочек головного мозга / Д.Г. Григорьев, Е.Д. Черствой, М.К. Недзьведь // Медицинский журнал. — 2006. — Вып. 1. — С. 121.
2.Жукова Т.В., Недзьведь М.К. // Поленовские чтения. Санкт-Петербург, 2012. С. 228.
3.Калинин В.Л. Введение в молекулярную вирусологию. Санкт-Петербург.: СПбГТУ, 2002. — 284 с.
4.Земская А.Г. Мультиформные глиобластомы головного мозга / А.Г. Земская. — М.,1988. — 280 с.
5.Хмара М.Е., Недзьведь М.К. Патогенетические механизмы и морфогенез герпетической инфекции ЦНС и некоторых нейроэктодермальных опухолей, ассоциированных с вирусом простого герпеса / М.Е. Хмара, М.К. Недзьведь // Материалы сьезда невропатологов и нейрохирургов Республики Беларусь / РНМБ. — Мн., 2002. — С 246.
6.Asklund I.B. Histone deacetylase inhibitor 4-phenylbutyrate modulates glial fibrillary acidic protein and connexin 43 expression, and enhances gap-junction communication, in human glioblastoma cells / I.B. Asklund, O. Appelskog, T.J. Ammerpohlb, T.J. EkstroЁ , P.M. Almqvist // Center. — 2003. — № 11 — Р. 1073—1081.
7.Arto I. AdvHSV-tk Gene Therapy with Intravenous Ganciclovir. Improves Survival in Human Malignant Glioma / I. Arto, M. Vapalahti, K. Tyyne, H. Hurskainen // MOLECULAR THERAPY. 2004. — № 5 — Р. 181—191.
8.Lins D. Sudden progression of a glioblastoma in partial remission? / D. Lins, D. Kanakis , K. Heinrichs, C.W. Dietzmann, C.W. Wallesch // Clinical Neurology and Neurosurgery. — 2004. — Vol. 106, — № 7 — P. 335—336.
дипломов