Статья опубликована в рамках: IV Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 29 февраля 2012 г.)
Наука: Медицина
Секция: Кардиология
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
Эхокардиография и суточное мониторирование ЭКГ у юношей призывного возраста с брадикардией
Клубкова Инна Александровна
аспирант кафедры семейной медицины, СПбГПМА, г. Санкт-Петербург
E-mail:
Щеглова Лариса Васильевна
д-р мед. наук, профессор, зав. кафедрой семейной медицины, СПбГПМА, г. Санкт-Петербург
E-mail:
В подростковом возрасте среди функциональных изменений в деятельности сердца наибольший удельный вес приходится на нарушение функции автоматизма, проводимости сердца, систолический шум, изменения формы и размера сердца [2, 3]. Частота различных нарушений сердечного ритма у подростков колеблется от 30 до 70 % [1, 6]. Так, при осмотре 1596 подростков 15—16 лет г. Перми, никогда ранее не обращавшихся к кардиологу, у 86 % при электрокардиографическом (ЭКГ) исследовании обнаружен ряд отклонений, позволивших авторам сделать вывод о частоте подобных явлений у современных подростков в целом [2, 4]. Аналогичные данные были получены у школьников 11—17 лет г. Ставрополя [2, 3, 6]. По нашим данным, из 2018 призывников, проходивших обследование по направлению военно-врачебных комиссий (г. Санкт-Петербург, 2007—2009 гг.) в возрасте 16—27 лет у 30,6 % на ЭКГ в покое фиксировалась брадикардия, у 38,7 % из них дополнительно имелись признаки синусовой аритмии.
В настоящее время большинство авторов разделяет точку зрения, что органическое поражение сердца свойственно скорее взрослым пациентам с аритмиями, у которых встречается в основном ишемическая болезнь сердца, гипертрофическая кардиомиопатия, аномалии коронарных артерий. У подростков при отсутствии признаков органических дефектов в основе нарушений ритма сердца, как правило, лежат изменения электрофизиологических свойств проводящей системы сердца, обусловленные дисфункцией вегетативной нервной системы [12, 15, 16]. Однако, в последние годы еще более актуальной стала проблема малых аномалий сердца, которые в детском и подростковом возрасте могут являться морфологической основой функциональной патологии [7, 8, 10]. Проблема синдрома соединительно-тканной дисплазии сердца (ДСТ) привлекает к себе внимание в связи с большим риском развития таких осложнений, как нарушения ритма и проводимости сердца, инфекционный эндокардит, тромбоэмболия различных сосудов и внезапная сердечная смерть. [11, 12]. Частота диспластического сердца составляет 85 % среди лиц с первичной недифференцированной ДСТ [7].
Синусовая брадикардия (СБ) — один из симптомов, требующий серьезной экспертной оценки у лиц призывного возраста, т. к. может быть признаком не только функциональных нарушений деятельности сердечно-сосудистой системы, но и проявлением органического заболевания сердца или очаговой инфекции.
Известно, что один из наиболее частых механизмов синдрома внезапной смерти — аритмогенный, в 80 % случаев ее причиной является фибрилляция желудочков, чаще всего спровоцированная желудочковой тахикардией, реже — брадикардией и асистолией [1, 18]. На сегодняшний день среди причин внезапной смерти в возрасте до 35 лет доминирует гипертрофическая кардиомиопатия, аномалии развития коронарных артерий, аритмогенная дисплазия правого желудочка, различные формы гипертрофии левого желудочка миокарда, синдром Марфана, Бругарда, врожденные пороки сердца. [3, 5, 17]. Синдром соединительно-тканной дисплазии, часто диагностируемый в подростковом периоде, в структуре которого есть и упомянутые ранее малые аномалии сердца, может лежать в основе прогностически неблагоприятных последствий его сочетания с нарушениями ритма, в частности, с брадикардией [14]. Цель нашей работы — поиск взаимосвязи структурных изменений сердца и СБ у юношей призывного возраста по данным эхокардиографического исследования и результатам суточного мониторирования ЭКГ.
Материал и методы исследования. Методом случайной выборки нами проведен клинико-статистический анализ 2018 историй болезни юношей призывного возраста (средний возраст 19,2 ± 3,0 года), проходивших обследование в Мариинской больнице по направлению военно-врачебных комиссий г. Санкт-Петербурга с 2007 по 2009 годы в терапевтическом, кардиологическом и эндокринологическом отделениях. По данным клинико-статистического анализа при выполнении ЭКГ-исследования по стандартной методике в 12 отведениях в состоянии покоя, СБ у подростков и лиц призывного возраста выявлена у 618 юношей (в 30,6 % случаев), т. е. интервал R-R у них был >1,00с, ЧСС<60 уд/мин [9]. (обследование выполняли на аппаратах Schiller AT‑5, Швейцария).
По роду занятий среди них преобладали студенты и учащиеся — 72 %, реже — рабочие — 20 %, без определенного рода занятий — 8 %. Большинство указали на курение — 61 %, в то время как на употребление алкоголя указали лишь 4,5 %. Отягощенная наследственность по сердечно-сосудистой патологии отмечена у 34,7 % обследованных. О регулярных занятиях спортом сообщили 39 % пациентов. Более чем у половины пациентов зафиксированы жалобы на быструю утомляемость, одышку при эмоциональной и физической нагрузках, боли в области верхушки сердца колющего, давящего характера. Среди 2018 пациентов указание на наличие синдрома соединительнотканной дисплазии (СТД) имелось у 325 человек (16 %). Из 618 призывников с исходной брадикардией эта патология была отмечена у 141 юноши (22,8 %). Согласно этим данным, у 43,4 % всех пациентов с СТД в выбранной нами возрастной группе фиксировалась СБ.
Нами выделены 3 группы пациентов. I-я группа — 49 юношей с СБ и СТД, 65 призывников с таким же диагнозом на фоне нормосистолии вошли во II-ю — контрольную группу, а IIIгруппу из 45 юношей с брадикардией мы выбрали из призывников без какой-либо значимой патологии. Во всех группах средний возраст составил 20,3 ± 2, средний ИМТ — 22,3 ± 1,1. Указание на наличие очагов хронических инфекций во всех группах имели более половины пациентов.
Эхокардиография проводилась на аппарате «Siemens», оценивались 17 стандартных показателей размеров сердца, объемов его полостей, состояния клапанов и перегородок, наличие дополнительных структур.
Статистическая обработка проведена с помощью программы «Statistica 6.0», «Excel 2010», использован сравнительный анализ выборочных долей по Стъюденту, достоверность — p≤0,05.
Результаты исследования.Изучение данных эхокардиографического исследования выявили, что во всех трех исследуемых группах основные параметры размеров сердца (его камер, стенок, перегородок, клапанов) существенных отличий не имели. В исследуемой нами I-й группе средние значения (M ± σ) выглядели следующим образом: АО—32,2 ± 1,92, АК—20,2 ± 2,13, ЛП—35,0 ± 3,22, КДР—49,9 ± 5,36, МЖП—9,7 ± 2,95, ЗС—9,2 ± 1,04, УО—79,0 ± 9,19, МОК—5,3 ± 0,82, ФВ—64,8 ± 2,98, ПЖ—24,8 ± 2,2, ПП—39/38, ЛА—20,5 ± 1,34. Обратил на себя внимание показатель КДО ЛЖ, который в I-й группе составил 120,0 ± 22,58 мл,а во II-й группе — 113,3 ± 18,01 мл, но не отличался от практически здоровых юношей с брадикардией (III группа) и, в целом, во всех группах не выходил за рамки возрастных норм. В I-й и II-й группах данные по наличию дополнительных хорд, атипичных трабекул не носили значимых различий, но признаки открытого овального окна обнаружены только в I группе (6 % по сравнению с нулевыми значениями во II и II группах), что явилось статистически достоверным.
Сравнение данных суточного мониторирования ЭКГ, по которым имелись отличия в I и II группах, проиллюстрировано на рис. 1.
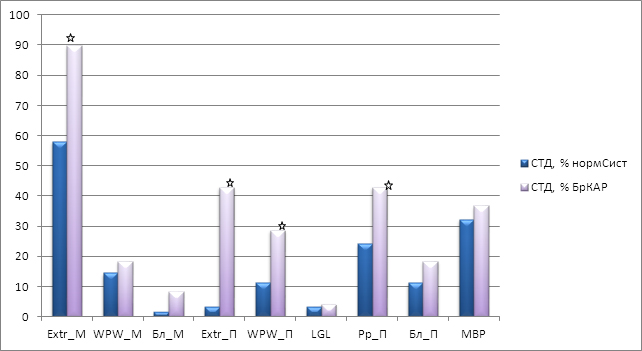
Рис 1. Изменения сердечного ритма, зафиксированные при суточном мониторировании ЭКГ и ЭКГ в покое у призывников с синдромом СТД на фоне брадикардии и нормосистолии.
Из представленных данных видно, что у юношей с брадикардией все дополнительные нарушения ритма фиксировались чаще, достоверными различия стали по количеству предсердных экстрасистол (причем, как в ЭКГ покоя, так и при мониторировании), по наличию синдрома ранней реполяризации желудочков и синдрома WPW. Из не включенных в диаграмму данных стоит отметить показатель «нагрузка на предсердия», встречаемость которого так же достоверно выше в I-й группе пациентов.
Сравнение I-й и III-й групп пациентов выявило аналогичное увеличение всех указанных на рис. 1 нарушений ритма сердца у пациентов с СБ и СТД, достоверными же отличия стали только по показателю «синдром ранней реполяризации желудочков», где лидировала I-я группа. Стоит отметить, что все выявленные различия усугублялись за счет пациентов с очагами хронических инфекций.
Обсуждение и выводы.Сложность оценки полученных нами результатов состоит в том, что вниманию подвергаются пограничные, а не однозначно патологические состояния, которые таковыми становятся лишь в определенных, негативно складывающихся условиях. Отдельно взятые — СБ, синдром соединительно-тканной дисплазии, открытое овальное окно, синдром ранней реполяризации желудочков однозначно патологическими не считаются, но по результатам нашего исследования, обладают взаимоотягощающим влиянием в совокупности. Полученные результаты подтверждают имеющуюся в литературе информацию [7, 10, 16], что частое сочетание конституциональной неполноценности соединительнотканных структур с отклонениями в работе вегетативной нервной системы позволяет предполагать наличие единых механизмов их развития. Мнение, что одной из причин вегетативной дисфункции (в нашем исследовании — ваготонии, парасимпатикотонии), ассоциированной с СТД, является нарушение структуры коллагена, которая негативно сказывается на трофической функции центральной и вегетативной нервных систем (в том числе и проводящей системы сердца), проиллюстрировано в полученных нами данных. Изучение особенностей вегетативного обеспечения у юношей с брадикардией и наиболее часто сопутствующей ей патологии, оценка изменений, возникающих у призывников при увеличении физической нагрузки (как одного из факторов, способствующих негативному превращению пограничных состояний), требует внимания для алгоритмизации действий врача, в частности, при экспертизе здоровья призывников. В связи с этим, мы планируем изучение показателей кардиоритмографии и нагрузочных проб (тредмила) у данной категории пациентов.
Список литературы:
- Альбицкий В. Ю., Иванова А. Е., Ильин А. Г. и др. Смертность подростков в Российской Федерации // Рос. педиатр. журн. — 2009. — № 3 — С. 4—9.
- Антонова Л. Т., «Функциональные нарушения сердечно-сосудисто системы у подростков и курение», 1993;
- Баранов А. А., Альбицкий В. Ю. Смертность детского населения России (тенденции, причины и пути снижения) / М.: Союз педиатров России, 2009.—392 с.
- Болсуновский В. А., Любомудров В. Г., Кунгурцев В. Л.и др. // Вестник аритмологии. — 2002. — М 25. —С. 105.
- Бережной В. В., Марушко Т. В. Внезапная смерть при физических нагрузках у детей и подростков // Современная педиатрия — 2009. — № 6 (28)
- Белоконь Н. А., Кубергер М. Б. Нарушение сердечного ритма в педиатри-ческой практике, Методическое пособие для врачей-педиатров, 1987.
- Земцовский Э. В. Соединительнотканные дисплазии сердца, 2000
- Дембо А. Г., Земцовский Э. В.Спортивная кардиология: Руководство для врачей. — Л.: Медицина, 1989. —464 с.
- Казак С. С. Клинико-электрокардиографическая характеристика дизритмий у детей и подростков // Здоровье ребёнка — 2007. — № 2 (5) — С. 67—76.
- Левина Л. И. Подростковая медицина: руководство / Л. И. Левина, А. М. Куликов. – 2-е изд., перераб. и доп. — СПб.: Питер, 2006. —544 с.
- Мазур Н. А. Рекомендации по внезапной смерти // Труды Российского конгресса кардиологов. Доклад (представление национальных рекомендаций ВНОК).—М., 2003.
- Нагорная Н. В., Пшеничная Е. В., Конопко Н. Н. Внезапная сердечная смерть у детей: причины и возможные пути профилактики // Здоровье ребёнка. — 2009. — № 1. — С. 79—87.
- Орджоникидзе З. Г., Павлов В. И., Цветкова Е. М. Выраженная синусовая брадикардия у спортсменов-подростков: норма или патология? // Педиатрия. Журнал им. Г. Н. Сперанского. —2009. —Т. 87 —№ 3 —С. 35—39.
- Шанова О. В., Моногарова Л. И., Бабцева А. Ф. Взаимосвязь синдрома дисплазии соединительной ткани сердца с нарушениями ритма и проводимости у детей // Тез. Докл. I съезда аритмологов. Москва, 16—18 июня 2005 г. — М.—2005. —С. 189.
- Школьникова М. А. Жизнеугрожающие аритмии у детей. — М.: ОАО «Нефтянник», 1999. —230 с.
- Щеглова Л. В. Соматоформная вегетативная дисфункция у подростков (клинико-патогентические механизмы кардиоваскулярных расстройств) // Автореферат дис. док. мед. наук. СПб. —2002. —42 с.
- Arbogast P., Lin D. Y. Leisure-time physical activity and the risk of primary cardiac arrest // Arch. Intern. Med. — 1999. — Vol. 159. — P. 686—690.
- Elliott P. M., Poloniecki J., Dickie S. еt al. Sudden death in hypertrophic cardiomyopathy: identification of high risk patients // J. Am. Coll. Cardiol. — 2000. — № 36. — Р. 2212—2218.
дипломов

