Статья опубликована в рамках: III Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 30 января 2012 г.)
Наука: Медицина
Секция: Кардиология
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
СУТОЧНОЕ МОНИТОРИРОВАНИЕ ЭКГ У ЮНОШЕЙ ПРИЗЫВНОГО ВОЗРАСТА С БРАДИКАРДИЕЙ И НОРМОСИСТОЛИЕЙ
Клубкова Инна Александровна
аспирант кафедры «Семейной медицины» СПбГПМА г. Санкт-Петербург
Щеглова Лариса Васильевна
д-р мед. наук, профессор, зав. кафедрой «Семейной медицины» СПбГПМА, г. Санкт-Петербург
Аритмии в детском возрасте чаще всего возникают в результате нарушений сложных взаимодействий между центральной, вегетативной нервной системой и сердцем при опосредованном участии других факторов [9]. При этом любые отклонения от нормы ритма сердца в подростковом возрасте могут оказаться проявлением множества не связанных с работой сердца проблем: эндокринных, неврологических, легочных [4, 9].
Наиболее частой причиной нарушений сердечного ритма у подростков являются так называемые функциональные заболевания сердечно-сосудистой системы. Их распространенность у подростков старшей возрастной группы за последние 15 лет увеличилась в 3 раза, что косвенно может свидетельствовать об увеличении частоты аритмий в этой возрастной группе (по данным НИИ гигиены и охраны здоровья детей и подростков НЦЗД РАМН, 2009 г.).
Данное исследование посвящено изучению патогенетических механизмов развития одного из вариантов нарушения ритма сердца у подростков и лиц призывного возраста — синусовой брадикардии (СБ). СБ особенно часто встречается у подростков и лиц призывного возраста, может быть значительной (менее 40 сокращений в минуту) и часто сочетается с синусовой аритмией, что подтверждает ее неврогенный генез, так как при миогенной брадикардии аритмия почти не выражена [2, 5, 11]. Хорошо известен тот факт, что СБ может быть проявлением очаговой инфекции или органического заболевания сердца [2, 7, 10].
Весомую роль в патогенезе аритмий сердца имеет функциональное состояние вегетативной нервной системы (ВНС) [4, 10, 12]. Так, значительным повышением тонуса блуждающего нерва можно объяснить более частые случаи эктопических аритмий у подростков и лиц призывного возраста (экстрасистолия, миграция водителя ритма, варианты предсердного ритма, атриовентрикулярный ритм).
Известно, что один из наиболее частых механизмов синдрома внезапной смерти — аритмогенный, в 80 % случаев ее причиной является фибрилляция желудочков, чаще всего спровоцированная желудочковой тахикардией, реже — брадикардией и асистолией [1, 8]. Внезапная смерть среди лиц молодого возраста в 20 % случаев наступает во время занятий спортом, в 30 % случаев — во время сна, в 50 % случаев — при различных обстоятельствах в период бодрствования [1, 6].
Для клинициста выявление этиологического фактора СБ является сложной и важной задачей, при этом одним из наиболее информативных методов функциональной диагностики является метод суточного мониторирования ЭКГ по Холтеру, так как он способен отразить состояние сердечно-сосудистой системы во время различных физических и психоэмоциональных нагрузок, то есть при изменениях функционального состояния ВНС.
Целью данной работы является изучение особенностей суточного мониторирования ЭКГ по Холтеру у подростков и юношей призывного возраста с синусовой брадикардией (СБ), выявленной при однократном ЭКГ-исследовании в состоянии полного покоя.
Материал и методы исследования. Методом случайной выборки нами проведен клинико-статистический анализ 2018 историй болезни юношей призывного возраста (средний возраст 19,2±3,0 года), проходивших обследование в Мариинской больнице по направлению военно-врачебных комиссий г. Санкт-Петербурга с 2007 по 2009 годы в терапевтическом, кардиологическом и эндокринологическом отделениях.
По данным клинико-статистического анализа при выполнении ЭКГ-исследования по стандартной методике в 12 отведениях в состоянии покоя, СБ у подростков и лиц призывного возраста выявлена в 30,6 % случаев (обследование выполняли на аппаратах Schiller AT-5 (Швейцария). При этом, на основании оценки интервала R-R были выделены юноши с синусовой брадикардией (интервал R-R>1,00 с, ЧСС<60 уд/мин.) и отдельно выделены пациенты с синусовой брадиаритмией (при разнице в интервале R-R >10 %) [3], которая выявлялась у 38,7 % от всех больных с СБ.
По роду занятий среди призывников с СБ преобладали студенты и учащиеся — 72 %, реже — рабочие — 20 %, без определенного рода занятий — 8 %. Большинство указали на курение — 61 %, в то время как на употребление алкоголя указали лишь 4,5 %. Отягощенная наследственность по сердечно-сосудистой патологии отмечена у 34,7 % обследованных. О регулярных занятиях спортом сообщили 39 % пациентов. Более чем у половины пациентов с СБ зафиксированы жалобы на быструю утомляемость, одышку при эмоциональной и физической нагрузках, боли в области верхушки сердца колющего, давящего характера.
Суточное мониторирование ЭКГ выполнено 157 пациентам с синусовой брадикардией (методика проводилась на аппарате «Кардиотехника», Россия). Средний возраст пациентов составил 20,3±2,0 года, средний индекс массы тела (ИМТ) — 20,9±2,48. Среди них, по данным ЭКГ покоя при поступлении, у 70 обследованных подростков и лиц призывного возраста (44,6 %) имелись признаки брадиаритмии.
Все обследованные пациенты с СБ были разделены на две группы:
I группа — подростки и лица призывного возраста с диагнозом «нейроциркуляторная астения» (108 юношей); II группа — подростки и лица призывного возраста с диагнозом «Синдром соединительно-тканной дисплазии» (49 юношей). В I группе, у 42 пациентов (35,3 %) нейроциркуляторная астения (НЦА) была вторичного генеза — на фоне очагов хронической инфекции, во II группе синдром соединительно-тканной дисплазии (СТД) сочетался с очагами хронической инфекции у 18 пациентов (35,1 %).
III и IV (контрольные) группы (соответственно: 67 и 62 чел.) составили подростки и юноши призывного возраста (средний возраст 19,7±2, средний ИМТ-21,4±2,14), у которых по данным ЭКГ покоя при поступлении имела место нормосистолия, а при клиническом обследовании установлен соответственно диагноз НЦА и синдром СТД, которые в 28 % случаев сочетались с очагами хронической инфекции.
Статистическая обработка проведена с помощью программы «Statistica 6.0», использовался сравнительный анализ выборочных долей по Стъюденту.
Результаты исследования. Исходя из данных суточного мониторирования ЭКГ мы выявили, что у юношей II группы среднедневная частота сердечных сокращений менее 60 ударов в минуту встречается достоверно чаще, чем в I группе (соответственно: 12±0,8 и 1,6±0,6 %, при р<0,01). У пациентов с исходной нормосистолией (III и IV контрольные группы) имели место лишь редкие эпизоды брадикардии в дневное время — менее 0,02 % вне зависимости от имеющейся патологии — рис. 1.
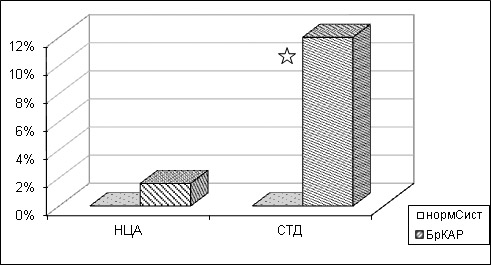
Рисунок 1. Частота встречаемости эпизодов брадикардии в дневное время (%) в зависимости от имеющейся патологии и исходного сердечного ритма.
Суммарно, в I и II группах в 80,3 % исходная брадикардия подтвердилась в ночные часы. Достоверно более часто брадикардия фиксировалась ночью и в зависимости от диагностированной патологии (рис. 2). Так, эпизоды брадикардии у пациентов I группы (с брадикардией и НЦА) фиксировались ночью в 75,8%±0,12 (p<0,01) против 36,4%±0,1 (p<0,01) случаев среди юношей III группы (с исходной нормосистолией и НЦА), во II группе — у 79,8,0%±0,12 (p<0,01) против 43,6%± 0,11, (p<0,01) пациентов IV группы (с нормосистолией и признаками СТД).
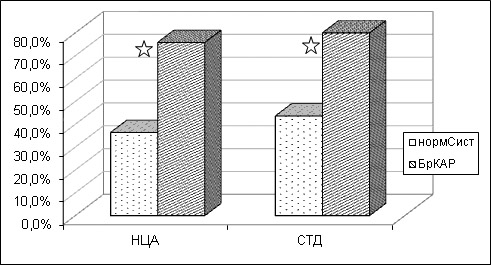
Рисунок 2. Частота встречаемости эпизодов брадикардии в ночное время (%) в зависимости от имеющейся патологии и исходного сердечного ритма.
Наличие очагов хронической инфекции во всех анализируемых группах пациентов вело к увеличению эпизодов брадикардии как в дневное, так и в ночное время, особенно эта зависимость отражалась в группе НЦА вторичного генеза.
Среднее значение циркадного индекса у выбранных групп отличий не имело и составило 1,4±0,19.
Что касается дополнительных нарушений ритма различного генеза, то нами выявлено, что у всех пациентов с брадикардией предсердные экстрасистолы фиксировались в первичной ЭКГ в 29%±0,12 (p<0,01), при суточной записи этот вид нарушения ритма обнаруживался у 64% ±0,1(p<0,01) пациентов, однако, патологических значений их количество достигало только у 4%±0,1 (p<0,01) обследованных, причем с одинаковой частотой у пациентов I и II групп. Блокады ножек пучка Гиса зафиксированы достоверно чаще у пациентов I группы по сравнению с контрольной II-й группой – 16%±0,11 (p<0,01) и 1,5 %±0,12 (p<0,01) соответственно. Синдром WPW достоверно чаще выявлялся у юношей с брадикардией как в I-ой, так и во II-й группах, чем у пациентов контрольных групп на фоне такой же патологии (при НЦА — 16,1%±0,1 (p<0,01) и 7,6%±0,13 (p<0,01) соответственно, при СТД — 36,3%±0,12 (p<0,01) и 11,3%±0,11 (p<0,01) соответственно). Частота эпизодов миграции водителя ритма, как и LGL в этих группах достоверно не отличалась, а вот синдром ранней реполяризации желудочков фиксировался в 2 раза чаще у юношей с брадикардией в обеих группах.
Эпизоды брадикардии с частотой сердечных сокращений (ЧСС) менее 40 ударов в минуту фиксировались в дневное время у 2,2%±0,05 (p<0,01) юношей, все они имели признаки СТД, в ночное время такие значения ЧСС выявлялись у 5,3%±0,11 (p<0,01) призывников, только один из которых имел НЦА, также, у всех этих пациентов фиксировались предсердные экстрасистолы. Обратил на себя внимание и тот факт, что все эти пациенты страдали хроническим тонзиллитом в анамнезе.
Обсуждение и выводы. Проведенное нами исследование выявило, что брадикардия, зафиксированная ЭКГ в покое у призывников, требует обязательного подтверждения при суточном мониторировании ЭКГ. Исходная брадикардия усугубляется при наличии нейроциркуляторной астении и признаках соединительнотканной дисплазии, особенно в сочетании с очагами хронической инфекции, провоцирует появление различных дополнительных нарушений ритма, что подтверждает ее аритмогенный характер и доказывает потенциальную опасность для нормальной жизнедеятельности, особенно, в условиях повышенных эмоциональных и физических нагрузок. Выявленные нами более высокие показатели встречаемости эпизодов брадикардии при СТД требуют изучения связи морфофункциональных изменений (по данным УЗИ сердца) с этим феноменом и нарушениями ритма при таком сочетании, что и планируется в дальнейшей нашей работе. Связь замедления частоты сердечных сокращений с наличием очагов хронической инфекции, отмеченная и в других научных работах, требует алгоритмизации действий врача с целью предотвращения негативных последствий такого сочетания, что также является одной из дальнейших наших задач.
Список литературы.
1. Альбицкий В. Ю., Иванова А. Е., Ильин А. Г. и др. Смертность подростков в Российской Федерации // Рос. педиатр. журн. — 2009. —№ 3— С. 4—9.
2. Казак С. С. Клинико-электрокардиографическая характеристика дизритмий у детей и подростков // Здоровье ребёнка — 2007. —№ 2 (5) — С. 67—76.
3. Левина Л. И. Подростковая медицина: руководство / Л. И. Левина, А. М. Куликов. — 2-е изд., перераб. и доп. — СПб.: Питер, 2006. — 544 с.
4. Макаров Л. М. Нормативные параметры ЭКГ у детей и подростков. Есть ли изменения в XXI веке? // Функциональная диагностика. —2007. —№ 1— С. 8—14.
5. Орджоникидзе З. Г., Павлов В. И., Цветкова Е. М. Выраженная синусовая брадикардия у спортсменов-подростков: норма или патология? // Педиатрия. Журнал им. Г. Н. Сперанского. — 2009. — Т. 87 — № 3—С. 35—39.
6. Шанова О. В., Моногарова Л. И., Бабцева А. Ф. Взаимосвязь синдрома дисплазии соединительной ткани сердца с нарушениями ритма и проводимости у детей // Тез. Докл. I съезда аритмологов. Москва, 16—18 июня 2005 г. — М. — 2005.— С. 189.
7. Школьникова М. А. Жизнеугрожающие аритмии у детей. — М.: ОАО «Нефтянник», 1999. — 230 с.
8. Щеглова Л. В. Соматоформная вегетативная дисфункция у подростков (клинико-патогентические механизмы кардиоваскулярных расстройств) // Автореферат дис. док. мед. наук. СПб. — 2002. — 42 с.
9. Arbogast P., Lin D. Y. Leisure-time physical activity and the risk of primary cardiac arrest // Arch. Intern. Med. — 1999. — Vol. 159. — P. 686—690.
10. Elliott P. M., Poloniecki J., Dickie S. еt al. Sudden death in hypertrophic cardiomyopathy: identification of high risk patients // J. Am. Coll. Cardiol. — 2000. — № 36. — Р. 2212—2218.
дипломов

