Статья опубликована в рамках: XXXVII Международной научно-практической конференции «Экономика и современный менеджмент: теория и практика» (Россия, г. Новосибирск, 05 мая 2014 г.)
Наука: Экономика
Секция: Бухгалтерский, управленческий учет и аудит
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
Статья опубликована в рамках:
Выходные данные сборника:
УЧЕТ ЗАТРАТ ПО ВИДАМ ДЕЯТЕЛЬНОСТИ ДЛЯ АМБУЛАТОРНОЙ КЛИНИКИ
Моника Раулинaйтыс-Грзыбэк
д-р философии, факультет управленческого учета, Варшавская школа экономики, Польша, г. Лешно
ACTIVITY-BASED COSTING FOR AN AMBULATORY CLINIC
Monika Raulinajtys-Grzybek
Ph.D., Faculty of Management Accounting, Warsaw School of Economics, Poland Leszno
АННОТАЦИЯ
В статье представлена модель учета затрат по видам деятельности, адаптированная к специфике здравоохранения. Она может быть введена в медучреждении, которое не обладает продвинутой информационной системой. Модель пользуется данными о выполненных медицинских процедурах, которые медучреждения собирают, чтобы рассчитываться с государственным плательщиком. Концепция представлена на примере клиники амбулаторной хирургии.
ABSTRACT
This article presents an activity-based costing model tailored to health care specifics, which can be implemented in the healthcare unit that does not have an advanced information system. The model uses data on the medical procedures performed that providers gather for the purposes of reimbursement and settlement with the public payer. The case of ambulatory surgery clinic has been used to present the concept.
Ключевые слова: учет затрат по видам деятельности; здравоохранение; амбулаторно-поликлиническая помощь; учет затрат.
Keywords: activity-based costing; healthcare; ambulatory care; cost accounting.
Введение
Система учета затрат по видам деятельности (ABC — activity-based costing) была создана в 1980-х годах в результате растущего осознания ограниченности традиционных систем калькуляции затрат, которые обычно предполагают распределение косвенных затрат пропорционально объему производства [6]. Отмечено, что затраты колеблются также в зависимости от других факторов. Это связано с растущей сложностью и разнообразием продукции [11]. Основная особенность ABC заключается в том, что она использует виды деятельности в качестве косвенного объекта исчислений. Калькуляция расходов на виды деятельности приводит к расчету затрат на конечные объекты, такие как продукты клиентов. Распределение затрат по видам деятельности осуществляется пропорционально количеству единиц деятельности, необходимых для получения продукта. Стоимость каждой единицы деятельности устанавливается отдельно на основе затрат на потребляемые ресурсы в ходе ее исполнения [7].
Эта система быстро приобрела популярность в области здравоохранения [1, 4, 16, 23—24]. В Соединенных Штатах она была противопоставлена двум самым популярным традиционным методам калькуляции затрат: коэффициенту затрат к прибыли (RCC — ratio of costs to charges) и условной единице величины (RVU — relative value unit). Первый метод предполагает распределение расходов пропорционально выручке от индивидуальных медицинских услуг, а второй метод — разделение косвенных расходов пропорционально прямым затратам на услугу. Полезность информации о затратах, определенной с помощью обоих методов, была подвергнута критике. Отмечено, что они приводят к неправильным ответам на вопросы о рентабельности медицинских услуг и не поддерживают распределения ресурсов, снижения затрат и улучшения доходности [8, 17, 24, 25]. В ответ на ограничения традиционных методов расчета Уэст [25] разработали модель ABC, адаптированную к специфике здравоохранения. Они особенно концентрируются на подробном анализе деятельности, осуществляемой медицинским персоналом.
ABC в типовой форме предполагает индивидуальный расчет затрат на лечение каждого пациента и называется «полной подробной оценкой затрат снизу вверх», потому что все соответствующие компоненты затрат выявляются и оцениваются по наиболее детальному уровню. Затраты в отдельных случаях должны как можно точнее отражать процесс лечения [22, 26]. Такой подход считается так называемым золотым стандартом, но требует много времени, особенно когда информационные системы больницы отсутствуют или являются недостаточными [1, 5, 16].
Некоторые модели ABC, описанные в литературе, предполагают подробную идентификацию многочисленных операций [например, 14]. Для каждой из них надо определить затратообразующий фактор и количество единиц в отдельном случае пациента. Это еще больше увеличивает трудоемкость такой модели и не дает возможности на практике реализовать и поддерживать ее в медучреждении. Цао и др. [2] констатируют необходимость разработки упрощенного решения, в котором операции будут сгруппированы в виды деятельности и наделены с помощью общего фактора.
Общей чертой описанных в литературе моделей ABC является отсутствие однородного словаря видов деятельности. Каждый автор индивидуально «переводит» процесс лечения на набор деятельностей [3, 4, 15, 19, 20]. Такой подход в случае здравоохранения может стать ограничением, потому что медучреждения часто подвергают правилам государственных учреждений (иногда это общественные организации, в других случаях они финансируются из государственных средств) и форма решения для расчета затрат имеют существенное значение [18].
Для преодоления ограничений, связанных с ABC, Каплан и Андерсон разработали новый подход под названием «учет затрат по видам внутрихозяйственной деятельности, ориентированный на изменение времени» (TDABC — Time-Driven ABC) [9, 10]. Только два основных параметра требуются для оценки затрат: (1) единичные затраты поставки мощности и (2) время, необходимое для выполнения вида деятельности (также упоминается как операция). Этот подход был также адаптирован также для здравоохранения [12]. Он предполагает группировку ресурсов, нужных для совместного выполнения деятельности, и их последующее распределение пропорционально затрачиваемым временам. Прорыв TDABC заключен в уравнениях времени, которые включают различные характеристики пациента в более точную оценку индивидуального времени, ему посвященного.
Пример
Исследование проводилось в клинике амбулаторной хирургии, работающей в регионе с населением в 70 тыс. человек. Ежегодное число визитов в клинике составляет около 20 тыс. Клиника выполняет простые хирургические процедуры и обеспечивает пациентов амбулаторным лечением. Она приобретает внешние вспомогательные услуги, такие как лаборатория или радиология.
Затраты на человеческие ресурсы, в том числе на врачей (48 %), медсестер (11 %) и администраторов (6 %), составляют самую большую долю в затратах клиники. Прочие расходы связаны с амбулаторной инфраструктурой (13 %), лекарствами и медицинскими материалами (10 %) и диагностическими услугами, приобретаемыми в других учреждениях (12 %).
Менеджеры клиники имеют непосредственное влияние на расходы на персонал, вспомогательные услуги, а также лекарства и материалы. Клиника работает в рамках структуры большой местной больницы, так что затраты на инфраструктуру — это главным образом расходы на отделы обеспечения больницы, такие как технический отдел или отдел службы уборки. Менеджеры имеют следующие ожидания, связанные с разработанной системой учета затрат: она должна поддерживать оценку прибыльности учреждения, определение стратегии клиники и управление ресурсами.
Основной проблемой амбулаторной клиники, типичной для многих медучреждений, является отсутствие финансовых ресурсов для введения и поддержки специализированной системы учета затрат. Единственной доступной информационной системой, которая содержит нефинансовые данные о выполненных услугах, является система для расчетов с государственным плательщиком. Возмещение производится на основе информации о ходе лечения. Клиника сообщает данные обо всех медицинских процедурах, выполняемых для каждого случая пациента. Для процедуры кодирования она использует словарь ICD-9-CM, международный стандарт ВОЗ. Этот стандарт используется во всех медучреждениях в Польше для кодирования медицинских процедур. Подобные словари используются в системах здравоохранения в других странах [13, с. 43—44]. Таблица 1 показывает примерный набор информации об отдельном случае для одного пациента.
Таблица 1.
Нефинансовая информация об отдельном случае для одного пациента
|
Число: |
25.09.2012 |
|
|
|
|
|
|
Выполненные процедуры: |
|
|
|
ICD-9 |
Название |
Количество |
|
89.00 |
Медицинский опрос |
1 |
|
86.383 |
Радикальная резекция до 4 поражений кожи |
1 |
|
Y90 |
Гистопатологическое исследование |
2 |
Словарь ICD-9-CM очень подробный и отдельно идентифицирует различные медицинские процедуры. Амбулатория выполняет около 150—200 различных медицинских процедур. В некоторых случаях расходы на ряд различных медицинских процедур являются теми же самыми, что позволяет их группировать. Информация о выполнении каждой отдельной процедуры была получена от медицинского персонала клиники.
Характеристика модели
Разработанная модель является модификацией системы ABC с учетом специфики амбулаторной клиники и с использованием имеющейся нефинансовой информации. Модель позволяет произвести калькуляцию лечения каждого отдельного пациента. Различные медицинские процедуры рассматриваются как деятельности. Расходы на одного пациента напрямую зависят от того, какие процедуры были выполнены во время медицинской консультации. Рисунок 1 представляет схему расчета затрат на случай пациента.
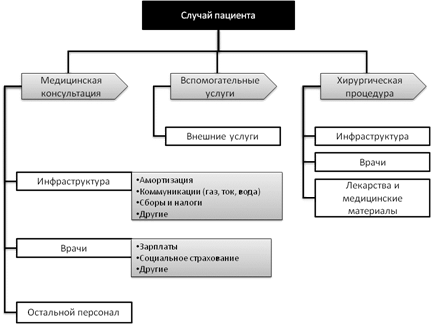
Рисунок 1. Схема расчета затрат на случай пациента. Источник: Собственная работа на основе [21]
Поток затрат в модели соответствует базовой концепции ABC: затраты на отдельные ресурсы присваиваются деятельностям с использованием соответствующих затратообразующих факторов. Фактором для человеческих ресурсов и инфраструктуры клиники является время, посвященное на выполнение процедуры. Для лекарств и медицинских материалов используются соответствующие физические единицы, например, миллилитр или штука. Затем конечным объектам (случаям пациентов) назначаются деятельности на основе фактического количества.
В связи с ограниченным доступом к нефинансовой информации модель использует подход, основанный на стандартных стоимостях на этапе распределения затрат на ресурсы по видам деятельностей. В таблице 2 указаны последовательные этапы учета затрат.
Таблица 2.
Схема учета случаев пациентов
|
1. Определение единичных затрат на ресурсы. |
|
2. Определение стандартных количеств ресурсов, используемых в типичном ходе осуществления медицинской процедуры. |
|
3. Расчет стандартных затрат на медицинские процедуры. |
|
4. Расчет стандартных затрат на случаи пациентов. |
|
После расчетного периода |
|
5. Расчет вариаций объема и цен для каждого из ресурсов и определение фактических (первоначальных) затрат на ресурсы. |
|
6. Расчет фактических (первоначальных) затрат на медицинские процедуры. |
|
7. Расчет фактических (первоначальных) затрат на случаи пациентов. |
Первый этап заключается в определении единичных затрат на каждый ресурс. Следующие группы ресурсов определились в клинике:
· инфраструктура (здание и оснащение),
· человеческие ресурсы: врачи, медсестры и администраторы,
· расходные материалы: лекарства и медицинское оборудование.
Расчет общей стоимости здания и оснащения клиники был основан исключительно на данных из системы бухгалтерского учета. Расходы на человеческие ресурсы были установлены с помощью данных, собранных в системе начисления заработной платы, a затраты на отдельные лекарства и медицинские материалы были получены из системы аптеки. Анализ охватывал данные с 2012 года. Общая стоимость инфраструктуры и человеческих ресурсов была разделена на рабочие время. Амбулаторная клиника была открыта 75 часов в неделю. В 2012 году общее количество рабочих дней составляло 252 дня — 50,4 рабочих недель. Предполагалось, что практическая способность амбулаторной клиники составляет 95 % ее теоретического рабочего времени. Принятое ограничение является результатом среднего количества перерывов в работе. Врачи работают 75 часов в неделю, поскольку они имеют целенаправленный график работы. В случае медсестер полная рабочая неделя составляет 76 часов (два в эквиваленте полной занятости [full-time equivalents — FTE]), а администраторы работают 57 часов в неделю (1,5 FTE). Это приводит к общей доступности этих ресурсов. Общие и единичные затраты выбранных ресурсов приведены в Таблице 3.
Таблица 3.
Затраты на ресурсы (в польских злотых)
|
Ресурс |
Общая годовая стоимость |
Затрато-образующий фактор |
Количество факторов в году |
Eдинич-ные затраты |
|
Инфраструктура |
90001,80 |
мин |
215 460 |
0,42 |
|
Врач |
319605,10 |
мин |
215 460 |
1,48 |
|
Медсестра |
76311,42 |
мин |
218 333 |
0,35 |
|
Администратор |
45334,78 |
мин |
163 750 |
0,28 |
|
Жидкость для дезинфекции |
— |
л |
— |
48,95 |
|
Перчатки одноразового пользования |
— |
пара |
— |
0,12 |
|
Гистопатологическое исследование |
— |
штука |
— |
15 |
Амбулаторная клиника не собирает данных, которые могут быть использованы для определения затрат на персонал на основе фактической продолжительности медицинской процедуры для данного пациента. Нет также информации о фактических количествах лекарств и медицинских материалов, полученных конкретным пациентом. Метод распределения ресурсов по видам деятельности был разработан для преодоления этих ограничений. Количества ресурсов, которые потребляются в обычном ходе каждой медицинской процедуры, были определены с помощью медицинского персонала (особенно медсестер). Эти количества были использованы в качестве основы для определения стандартных затрат на каждую процедуру. Примеры количественных стандартов для процедуры радикальной резекции до 4 поражений кожи представлены в таблице 4.
Таблица 4.
Стандартное распределение ресурсов для медицинской процедуры
|
Ресурс |
Количество |
Затрато-образующий фактор |
Единичные затраты |
Общие затраты |
|
Хирургические перчатки |
4 |
пара |
2,81 |
11,24 |
|
Перчатки одноразового пользования |
18 |
штука |
0,12 |
2,16 |
|
Хлорид натрия |
50 |
мл |
0,016 |
0,80 |
|
Водонепроницаемая скатерть |
2 |
штука |
1,39 |
2,78 |
|
Шерсть |
50 |
г |
0,006 |
0,30 |
|
Жидкость для очищения кожи |
20 |
мл |
0,01 |
0,20 |
|
Шприц |
3 |
штука |
0,17 |
0,51 |
|
Игла |
3 |
штука |
0,04 |
0,12 |
|
Бинт |
2 |
м |
0,57 |
1,14 |
|
Мазок |
25 |
штука |
0,07 |
1,75 |
|
Хирургический халат |
2 |
штука |
7,07 |
14,14 |
|
Антисептические салфетки |
15 |
штука |
0,10 |
1,50 |
|
Формалин |
10 |
мл |
0,005 |
0,05 |
|
Нити |
4 |
штука |
4,99 |
19,96 |
|
Лезвия для скальпеля |
2 |
штука |
0,28 |
0,56 |
|
Жидкость для дезинфекции |
0.02 |
л |
48,95 |
0,98 |
|
Лигнокаина гидрохлорид |
6 |
склянка |
4,34 |
26,04 |
|
Стерильный пластырь |
1 |
штука |
6,22 |
6,22 |
|
Хлорамфеникол |
5 |
г |
1,43 |
7,15 |
|
Врач |
15 |
мин |
1,48 |
22,20 |
|
Медсестра |
20 |
мин |
0,35 |
7,00 |
|
Администратор |
2 |
мин |
0,28 |
0,56 |
|
Инфраструктура |
20 |
мин |
0,42 |
8,40 |
|
Итого |
135,76 |
|||
Словарь ICD-9-CM был использован для определения медицинских процедур, затраты на которые были рассчитаны путем определения потребления ресурсов. Универсальный словарь деятельности позволяет сравнивать затраты на каждый вид деятельности в разных медучреждениях, в которых принята модель ABC.
Наконец, затраты на случай пациента определяются на основе стандартных расходов на отдельные процедуры и фактической информации о том, какие процедуры были выполнены для индивидуального пациента. Образец результата расчета представлен в таблице 5.
Таблица 5.
Расчет случая пациента
|
ICD-9 |
Количество |
Затраты |
|
89.00 |
1 |
12,00 |
|
86.383 |
1 |
135,76 |
|
Y90 |
2 |
30,00 |
|
Итого: |
177,76 |
|
При использовании стандартных данных неизбежно появляются вариации. В конце расчетного периода (например, года) общая вариация определяется для каждого из ресурсов. Это может вытекать из разных причин. Например, в соответствии со стандартом потребления пластырей во время всех медицинских процедур, выполненных в 2012 году, должно быть использовано 686 штук стерильных пластырей стоимостью в 3698 польских злотых. Пластыри различаются в зависимости от их размера и единичных затрат. Фактическое потребление составляло 407 штук пластырей общей стоимостью в 3898 польских злотых. В действительности использовано было меньшее количество пластырей, которые в среднем были дороже, чем те, которые предусмотрены в соответствии со стандартами. В этом случае вариация составляла 5 % и была положительна. Первоначальные затраты на этот ресурс могут быть рассчитаны путем увеличения стандартных единичных затрат на 5 % вариации.
Первоначальные затраты на ресурсы в дальнейшем могут быть использованы для расчета первоначальных затрат на каждую медицинскую процедуру, а также первоначальных затрат на случаи пациентов.
Изложение
Введенная модель основана на концепции учета затрат по видам деятельности, но это модификация традиционного подхода, которая вытекает из ограниченного наличия нефинансовой информации. Проанализированное медучреждение пользуется очень подробным словарем деятельностей, но информация о фактическом времени их продолжительности в случае индивидуальных пациентов отсутствует. Кроме того, не была собрана информация о фактическом потреблении материалов (лекарств и медицинского оборудования), а это давало бы их четкое распределение.
На этапе установления расходов на виды деятельности был употреблен упрощенный подход, в рамках которого была установлена стандартная стоимость медицинской процедуры. Однако распределение видов деятельностей в отдельных случаях пациентов проходило на основе фактических данных.
Разработанная модель является предложением системы калькуляции затрат с учетом специфики здравоохранения, в частности, для тех медучреждений, которые имеют ограниченный доступ к нефинансовой информации. Однако основным условием для точности расчета является относительно высокий уровень однородности медицинских процедур. Чем больше отличие от стандартного хода процедуры, тем меньшая точность конечного результата. Поэтому модель предлагается в первую очередь для амбулаторно-поликлинических учреждений. Для более комплексных отделений, например, хирургических, изменения должны включать прежде всего выделение дорогих лекарств и медицинских материалов пациентам напрямую, а также распределение медицинских процедур на основе их фактической продолжительности.
Список литературы :
1.Berlin M.F., Smith T.H. Evaluation of activity-based costing versus resource-based relative value costing// The Journal of Medical Practice Management. — 2004. — № 19(4). — Р. 219—227.
2.Cao P., Toyabe S.-I., Akazawa K. Development of a practical costing method for hospitals// The Tohoku Journal of Experimental Medicine. — 2006. — № 208(3). — Р. 213—224.
3.Cappetini R., Chow C., McNamee A. On the need and opportunities for improving costing and cost management in healthcare organizations// Managerial Finance. — 1998. — № 24(1). — Р. 46—59.
4.Chan Y.C. Improving hospital cost accounting with activity-based costing// Healthcare Management Review. — 1993. — № 18(1). — Р. 71—78.
5.Chapko M.K., Liu C., Perkins M. et al. Equivalence of two healthcare costing methods: bottom-up and top-down// Health Economics. — 2009. — № 18. — Р. 1188—1201.
6.Cooper R., Kaplan R.S. How Cost Accounting Systematically Distorts Product Costs// Management Accounting. — 1988. — № 69(10). — Р. 20—27.
7.Cooper R., Kaplan R.S. The design of cost management systems: text and cases. New Jersey: Prentice Hall, 1999.
8.Dowless R.M. Using activity-based costing to guide strategic decision making// Healthcare Financial Management. — 1997. — № 51(6). — Р. 86—90.
9.Kaplan R., Anderson S. The innovation of time-driven activity-based costing// Journal of Cost Management. — 2007. — № 21(2). — Р. 5—15.
10.Kaplan R., Anderson S. Time-driven activity-based costing// Harvard Business Review. — 2004. — № 829(11). — Р. 131—138.
11.Kaplan R.S. Accounting Critic// Inc. Boston. — 1988. — № 10(4). — Р. 54—67.
12.Kaplan R.S., Porter M.E. How to solve the cost crisis in health care// Harvard Business Review. — 2011. — 89(9). — Р. 47—64.
13.Kobel C., Pfeiffer K. Austria: Inpatient care and the LKF framework. In Busse R., Geissler A., Quentin W., Wiley M. (Eds.). Diagnosis-related groups in Europe: moving towards transparency. efficiency and quality in hospitals. McGraw-Hill/Open University Press. 2011.
14.Krug B., Van Zanten A., Pirson A.-S. et al. Activity-based costing evaluation of a [18 F]-fludeoxyglucose positron emission tomography study// Health Policy. — 2009. — № 92. — Р. 234—243.
15.Lievens Y., Van Den Bogaert W., Kesteloot K. Activity-based costing: a practical model for cost calculation in radiotherapy// International Journal of Radiation Oncology Biology Physics. — 2003. — № 57(2). — Р. 522—535.
16.Negrini D., Kettle A., Sheppard L.L. et al. The cost of a hospital ward in Europe: is there a methodology available to accurately measure the costs?// Journal of Health Organization and Management. — 2004. — № 18(2-3). — Р. 195—206.
17.Player S. Activity-based analyses lead to better decision making// Healthcare Financial Management. — 1998. — № 52(8). — Р. 66—70.
18.Raulinajtys-Grzybek M. Rola rachunkowości regulacyjnej w procesie wyceny usług powszechnych w Europie [The role of regulatory accounting in pricing of universal services in Europe]// Studia Prawno-Ekonomiczne. — 2012. — № 86. — Р. 253—273.
19.Ross T. Analyzing health care operations using ABC// Journal of Health Care Finance. — 2004. — № 30(3). — Р. 1—20.
20.Shander A., Hofmann A., Ozawa S., Theusinger O.M., Gombotz H., Spahn D.R. Activity-based costs of blood transfusions in surgical patients at four hospitals// Transfusion. — 2010. — № 50(4). — Р. 753—765.
21.Świderska G.K. (Ed.). Rachunek kosztów w Zakładzie Opieki Zdrowotnej. Podręcznik [Cost accounting for a healthcare unit. Manual]. Oficyna Wydawnicza SGH, 2011.
22.Tan S.S., Rutten F.F.H., van Ineveld B. M. et al. Comparing methodologies for the cost estimation of hospital services// The European Journal of Health Economics. — 2009. — № 10. — Р. 39—45.
23.Udpa S. Activity-based costing for hospitals// Healthcare Management Review. — 1996. — № 21(3). — Р. 83—96.
24.West T.D., Balas A., West D.A. Contrasting RCC. RVU. and ABC for managed care decisions// Healthcare Financial Management. — 1996. — № 50(8). — Р. 54—61.
25.West T.D., Wes D.A. Applying ABC to healthcare// Management Accounting. — 1997. — № 78(8). — Р. 22—33.
26.Wordsworth S., Ludbrook A., Caskey F. et al. Collecting unit cost data in multicentre studies. Creating comparable methods// The European Journal of Health Economics. — 2005. — № 6(1). — Р. 38—44.
дипломов

