Статья опубликована в рамках: XXV Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 18 ноября 2013 г.)
Наука: Медицина
Секция: Онкология
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА В РАННЕМ ПОСЛЕОПЕРАЦИОННОМ ПЕРИОДЕ У ПАЦИЕНТОВ ПОСЛЕ РАДИКАЛЬНОЙ ПОЗАДИЛОННОЙ ПРОСТАТЭКТОМИИ
Марданова Самира Баймиевна
канд. мед. наук, врач ультразвуковой диагностики Республиканский клинический онкологический диспансер МЗ РТ, РФ, Республика Татарстан г. Казань
E-mail: marsam1963@gmail.com
Румянцев Юрий Васильевич
канд. мед. наук, ассистент кафедры онкологии, лучевой диагностики и лучевой терапии Казанский государственный медицинский университет, РФ, Республика Татарстан г. Казань
Бурба Дмитрий Владимирович
зав. рентгенологическим отделением Республиканский клинический онкологический диспансер МЗ РТ, РФ, Республика Татарстан г. Казань
ULTRASOUND IN EARLY POSTOPERATIVE PERIOD IN PATIENTS AFTER RADICAL RETROPUBIC PROSTATECTOMY
Samira Mardanova
candidate of Medical Sciences, physician of ultrasound of the Republican Clinical Oncology Center of the Ministry of Health of the Republic of Tatarstan, Kazan
Uriy Rumyantsev
candidate of Medical Sciences, assistant, Department of Oncology, Radiology and Radiotherapy, Kazan State Medical University, Kazan
Dmitriy Burba
head of the X-ray department of the Republican Clinical Oncology Center of the Ministry of Health of the Republic of Tatarstan, Kazan
АННОТАЦИЯ
Изучение возможностей трансперинеального ультразвукового исследования (ТПУЗИ) в оценке состоятельности везикоуретрального анастомоза (ВУА) после радикальной позадилонной простатэктомии (РПЭ). 45 пациентам, перенесшим РПЭ, на 7—8 день после операции проводилось ТПУЗИ и трансабдоминальное УЗИ (ТАУЗИ). Определены преимущества сочетанного ультразвукового исследования (ТПУЗИ и ТАУЗИ) в оценке перианастомотических затеков. ТПУЗИ — это экономичный, быстрый метод для определения состоятельности ВУА.
ABSTRACT
The investigation the possibilities transperineal ultrasound (TPUS) in the assessment of solvency the vesico-urethral anastomosis (VUA) after radical retropubic prostatectomy (RRP). 45 patients who had undergone RRP for 7—8 days after the operation was carried out TPUS and transabdominal ultrasound (TAUS). Identified the benefits of combined ultrasound (TPUS and TAUS) to assess perianastomotic streaks. TPUS is an economical, rapid method for the determination of solvency the VUA.
Ключевые слова: трансперинеальное ультразвуковое исследование; везикоуретральный анастомоз
Keywords: trasperineal ultrasound; vesico-urethral anastomosis
Рак предстательной железы (РПЖ) — одно из наиболее часто встречающихся злокачественных новообразований у мужчин среднего и пожилого возраста [1, с. 74]. Одним из рекомендованных методов лечения для локализованных раков простаты является радикальная позадилонная простатэктомия (РПЭ) [10, с. 2418]. РПЭ — это технически сложное оперативное вмешательство, сопряженное с определенными осложнениями и нежелательными последствиями. Одним из таких осложнений является несостоятельность везико-уретрального анастомоза (ВУА), ведущая к мочевым затекам и формированию стриктуры. Традиционно для оценки целостности ВУА проводится ретроградная цистография между 1 и 2 неделями после РПЭ. Для проведения цистографии необходимо рентгеновское оборудование, внутрипузырное введение рентгеноконтрастных препаратов, данное обследование сопряжено со значительной лучевой нагрузкой. De Stefani et al. [2, с. 872] и Eggert at al. [3, с. 1268] предложили использовать трансректальное ультразвуковое исследование (ТРУЗИ) с контрастным усилением и без него, как надежный инструмент для оценки ВУА. Gita M. Schoeppler et al. [4, с. 1632] для оценки перианастомотического подтекания мочи предложили использовать трансабдоминальное ультразвуковое исследование (ТАУЗИ) с применением контрастного вещества, содержащего стабилизированные микропузырьки, характеризуя ТАУЗИ как более комфортный и безопасный для пациента, недорогой и менее энергозатратный.
С целью улучшения диагностики несостоятельности ВУА мы применяли незаслуженно малоиспользуемый трансперинеальный доступ для ультразвукового исследования.
Цель исследования. Исследовать возможности трансперинеального ультразвукового исследования (ТПУЗИ) по методике, предложенной Ruth Kirschner- Hermanns et al [8, с. 47]. Показать преимущества сочетанного ультразвукового исследования (ТПУЗИ+ТАУЗИ) в оценке перианастомотических затеков, сопоставимые с традиционной цистографией и ультразвуковым исследованием с контрастным усилением.
Материал и методы. С 2006 года по 2013 год мы исследовали 45 пациентов, перенесших РПЭ по поводу гистологически доказанного рака простаты. Средний возраст пациентов составил 62,0±1,2 года (51—72 года). В послеоперационные дни (7-8 день) мы проводили ТПУЗИ и ТАУЗИ всем пациентам. Ретроградная цистография проводилась в тот же или на следующий день. Обследование проводилось на ультразвуковом сканере Logiq P5, конвексным ультразвуковым датчиком мощностью 3,5—5,0 МГц. С помощью режима «тазовое дно» мы добивались хорошей визуализации шейки мочевого пузыря, уретры, зоны анастомоза. Исследование проводилось в положении пациента лежа на спине с согнутыми в коленях и слегка отведенными кнаружи ногами. С помощью валика таз слегка приподнимается и поворачивается вентрально. Лучшая визуализация шейки пузыря и проксимальной уретры достигается расположением ультразвукового датчика в промежности между мошонкой и анусом. Затем датчик наклоняется на угол 70º кпереди, при этом симфиз используется как фиксированный ориентир. У пациентов с избыточной массой тела предпочтительнее осмотр в положении лежа на левом боку с приведением коленей к животу. Мочевой пузырь заполнялся 90 мл раствора фурацилина через катетер Фоллея. Манжетка катетера слабо раздувалась в пузыре во избежание маскировки баллончиком катетера любых затеков. Поток фурацилина наблюдался с использованием продольного и поперечного сканирования в перианастомотическом пространстве. Любые перианастомотические затеки оценивались и устанавливались по классификации, предложенной Gita M. Schoeppler et al [4, с. 1632]: нет затеков, маленький затек(≤0,5 см), умеренный затек (>0,5 до≤2 см), большой затек (>2 см диаметром). В случае отсутствия затека или маленького затека катетер удалялся в тот же день. В случае умеренного затека катетер удалялся через 2—3 дня без повторения ТПУЗИ. В случае большого затека ТПУЗИ повторялось через 3—7 дней, в зависимости от результатов ультразвукового исследования катетер удалялся или пролонгировался. ТАУЗИ использовалось как контрольный метод. После удаления катетера проводилось традиционное трансвезикальное ультразвуковое исследование для определения объема остаточной мочи и определения лимфокист.
Результаты и обсуждение. По результатам нашего обследования у 40 пациентов из 45 (88,88 %) не было признаков перианастомотического затека, у двух (4,44 %) , одного (2,22 %) и двух (4,44 %) пациентов диагностированы маленький, умеренный или большой затеки соответственно классификации. В 43 случаях (95,55 %) выявилось 100 % совпадение результатов ТАУЗИ и ТПУЗИ в случаях с отсутствием, умеренным и большим затеками (рис. 1).
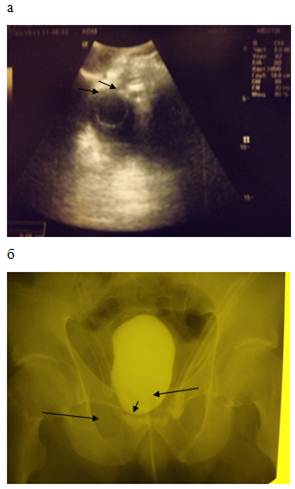
Рисунок 1. а — ТПУЗИ 8 сутки после РПЭ, умеренный затек 1 см; б — ретроградная цистография 9 сутки после операции, стрелки указывают на умеренный затек
Только в одном случае при ТПУЗИ у пациента с большой массой тела был установлен большой затек за мочевым пузырем, тогда как по ТАУЗИ он определен не был. Это случай был проконтролирован ТРУЗИ, который установил большой затек (рис. 2).
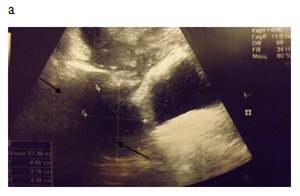
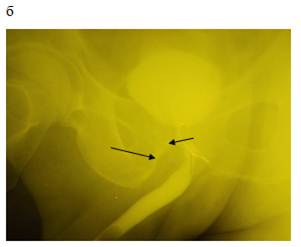

Рисунок 2. а — ТПУЗИ 7 сутки после операции, за задней стенкой мочевого пузыря серома, которая при ТАУЗИ не визуализируется; б — ретроградная цистография 8 сутки после операции, целостность анастомоза не нарушена, затеков нет, серома по задней стенке мочевого пузыря не определяется; в — ТРУЗИ 21 день после операции, серома сократилась в размерах
Чувствительность и специфичность ТПУЗИ составила 100 % и 50 % соответственно. Выгода и экономия времени в сравнении с другими методами составили примерно 15 %, так как дорогостоящие контрастные препараты не применялись и дополнительных ультразвуковых исследований для определения остаточной мочи и лимфоцеле не проводилось.
Стандартной процедурой после РПЭ является цистография для уточнения адекватности ВУА. Состоятельность анастомоза определяет сроки удаления уретрального катетера. Цистография обычно проводится через 2—3 недели после РПЭ [10, с. 2421; 7, с. 430; 9, с. 169], но некоторые клиники проводят цистографию через 7—8 дней [5, с. 425] и даже в более ранние сроки с последующим удалением катетера через 3—4 дня [6, с. 429]. Доказано, что у большей части мужчин катетер вызывает дискомфорт и заметное раздражение [5, с. 425], влияет на сроки инконтиненции в послеоперационном периоде.
Цистография требует наличия соответствующего рентгеноборудования, дорогостоящих рентгеноконтрастных препаратов и несет за собой лучевую нагрузку, возможны аллергические реакции на введение контраста.
ТПУЗИ — это альтернативный экономичный, быстрый метод для определения перианастомотических затеков, который при необходимости легко может быть повторен, без лучевой нагрузки на пациента.
De Stefani et al. [2, с. 873] описывают результаты ТРУЗИ для оценки ВУА после РПЭ. Однако, по нашему мнению, трансректальная манипуляция в ранний послеоперационный период нежелательна из-за дискомфорта для пациентов и потенциального риска повреждения целостности анастомоза.
Выводы. При ТПУЗИ в режиме реального времени есть возможность исследовать зону интереса из различных мультиплановых подходов в противоположность цистографии, где возможны только 2 различных среза прямой и боковой. ТПУЗИ обеспечивает высокую точность и достаточную информацию для оценки ВУА после РПЭ, сравнимую с традиционной цистографией.
По данным ТПУЗИ не всегда есть возможность четко отдифференцировать затек крови от мочевого затека в зоне анастомоза, однако такая специфичность не характерна и для традиционной цистографии. По этой причине мы думаем, что ТПУЗИ, особенно в оценке ВУА, может быть широко использовано как стандартный метод. Благодаря высокой информативности, неинвазивности и отсутствию лучевой нагрузки возможно его многократное повторение.
Список литературы:
1.Пушкарь Д.Ю., Раснер П.И., Говоров А.В., Колонтарев К.Б. Роботическая радикальная простатэктомия: российский опыт // Экспериментальная и клиническая урология. — 2011. — № 2—3. — С. 74—76.
2.De Stefani S, Sighinolfi MC, Mofferdin A et al. Transrectal contrast-enhanced (Levovist) // Urology. — 2005. — Vol. 66. — P. 871—873.
3.Eggert T, Palisaar J, Metz P, Noldus J. Assessing the vesico-urethral anastomosis after radical retropubic prostatectomy: transrectal ultrasonography can replace cystography // BJU Int. — 2007. — Vol. 100. — P. 1268—1271.
4.Gita M. Schoeppler, Alexander Buchner, Dirk Zaak et al. Detection of urinary leakage after radical retropubic prostatectomy by contrast enhanced ultrasound — do we still need conventional retrograde ? // BJUI. — 2010. — Vol. 106. — P. 1632—1637.
5.Lepor H, Nieder AM, Fraiman MC. Early removal of urinary catheter after radical retropubic prostatectomy is both feasible and desirable // Urology. — 2001. — Vol. 58. — P. 425—429.
6.Little JS Jr, Bihrle R, Foster RS. Early urethral catheter removal following radical prostatectomy: a pilot study // Urology. — 1995. — Vol. 46. — P. 429—431.
7.Meyers RP. The surgical management of prostate cancer: radical retropubic and radical perineal prostatectomy : In Lepor H ed., Prostatic Disease. Philadelphia: Saunders. 2000. — P. 410—433.
8.Ruth Kirschner-Hermanns, Laila Najjari, Bernhard Brehmer et al. Two- and three-/ four dimensional perineal ultrasonography in men with urinary incontinence after radical prostatectomy // BJUI. — 2011. — Vol. 109. — P. 46—51.
9.Sanda MG, Oesterling JE, Monti JE. Postoperative care: In Resnick MI, Thomson IM Jr, ed., Surgery of the Prostate. New York: Churchill Livingstone. 1998. — P. 167—179.
10.Walsh PC. Anatomic radical prostatectomy: evolution of the surgical technique // J Urol. — 1998. — Vol. 160. — P. 2418—2424.
дипломов

