Статья опубликована в рамках: III Международной научно-практической конференции «Современная медицина: актуальные вопросы» (Россия, г. Новосибирск, 30 января 2012 г.)
Наука: Медицина
Секция: Общественное здоровье и здравоохранение
Скачать книгу(-и): Сборник статей конференции
- Условия публикаций
- Все статьи конференции
дипломов
РЕГИОНАЛЬНАЯ СИСТЕМА ОКАЗАНИЯ ПЕРИНАТАЛЬНЫХ И НЕОНАТАЛЬНЫХ МЕДИЦИНСКИХ УСЛУГ В РЕСПУБЛИКЕ МОЛДОВА
Стратулат Петр Михайлович
д-р мед. наук, профессор, директор по науке, Научно-Исследовательский Институт Охраны Здоровья Матери и Ребенка, г. Кишинев, Республика Молдова
E-mail: stratulatp@yahoo.com
Куртяну Алла Михайловна
канд. мед. наук, доцент, заведующая научным отделом перинатологии Научно-Исследовательский Институт Охраны Здоровья Матери и Ребенка, г. Кишинев, Республика Молдова
E-mail: alacurteanu@yahoo.com
Карауш Татьяна Николаевна
научный сотрудник, научный отдел перинатологии Научно-Исследовательский Институт Охраны Здоровья Матери и Ребенка, г. Кишинев, Республика Молдова
E-mail: cartatiana@yahoo.com
Главной ролью создания перинатальной медицины является снижение материнской и младенческой смертности и инвалидности путем воплощения принципа равного доступа к высококвалифицированной медицинской помощи с позиции максимальной оправданности и эффективности экономических вложений [4, 5].
Концепция перинатального ухода основана на теории об уровнях ухода или регионализации с целью обеспечения соответствия между уровнем клинических навыков и необходимыми условиями для ухода.
Подобный подход может быть обеспечен развитой инфраструктурой транспорта, наличием средств связи, медицинских учреждений и специалистов различных категорий и уровней. Таким образом, основными принципами организации регионализации являются: географическая (расположение) и коммуникационная доступность (развитие сети дорог, телефонной связи), медико-технологическая и материальная доступность (наличие надлежащей материальной базы и инфраструктуры (многопрофильные больницы, их оснащение), людские ресурсы (врачи, мед. персонал среднего звена, уровень их подготовки), доступность вмешательств, основанных на доказательной медицине и наличие научно-исследовательских учреждений в области охраны матери и ребенка или клинических баз кафедр медицинских институтов (для определения уровня) [1, 3, 4].
При условии существования региональной перинатальной системы, новорожденные с диагностированной пренатальной патологией, и как следствие направления матерей на 3-й уровень, рождаются в условиях специализированных центров. Существуют ситуации, когда у новорожденного, родившегося на низшем уровне, сразу после рождения диагностируются соматическое или хирургическое заболевание, которое является показанием для его направления на высший уровень ухода. Ранняя диагностика этих состояний новорожденного и его перевод в оптимальных условиях влияет на последующий прогноз. Отсюда основной задачей мед. бригады является диагностика состояния плода и направление «in-utero». Матка является наилучшим транспортным инкубатором для ребенка. Прогноз для новорожденного, направленного в другое учреждение в связи с заболеванием (соматического или хирургического характера, или в связи с недоношенностью), является менее оптимальным по сравнению с прогнозом для ребенка, родившимся на третьем уровне ухода [1, 2].
Первые идеи о перинатальном уходе обсуждались в ходе публичных дискуссий в Чикаго в 1933 году (World's Fair). Эти дискуссии предшествовали становлению и развитию системы транспортировки новорожденных (Фото 1 и 2) и организации отделений интенсивной терапии новорожденных.
В 1976 году впервые в мире была внедрена регионализация перинатальной системы и были определены три ее уровня ухода. Эта модель включает становление системы специализированного транспорта для новорожденных и способствовало снижению смертности новорожденного в Европейских странах и в США [3, 5].

Этапы внедрения регионализации в Республике Молдова. Основными стратегическими направлениями Национальной программы по улучшению медицинской перинатальной помощи, разработанной и утвержденной Правительством республики в 1997 и внедренной в 1998—2002 гг., были: регионализация перинатальной медицинской помощи, направление беременных и новорожденных из групп риска на соответствующий уровень оказания медицинских услуг, а также внедрение транспортировки «in utero».
В дальнейшем, в 2003 году, в рамках следующей программы по оказанию качественных перинатальных услуг было завершено внедрение и улучшено функционирование региональной системы мед. перинатальной помощи.
Таким образом, региональная перинатальная и неонатальная система была создана в Республике Молдова в 1998 году, учитывая положительный опыт и высокую эффективность внедрения регионализации в разных странах. Министерство Здравоохранения поддержало решение групп экспертов о необходимости разработки структуры медицинских перинатальных услуг с системой коммуникаций, разработки и внедрения надлежащих критериев для направления и транспортировки, а также специализированного транспорта и системы сбора информации.
В 1999 г. были разработаны критерии госпитализации беременных женщин и новорожденных в зависимости от групп риска на 2-ой (межрайонный) и 3-ий (республиканский) уровни, которые пересматривались дважды.
Структура региональной перинатальной помощи в Республике Молдова. Региональная система состоит из акушерских стационаров 3-ех уровней, оказывающих мед. услуги матерям и новорожденным. 38 родовспомогательных учреждений республики разделены на 27 родильных домов первого уровня, 10 перинатальных центров второго уровня и Перинатальный Центр Научно-исследовательского Института Охраны Здоровья Матери и Ребенка (НИИ ОЗ МиР), который представляет собой третий уровень перинатальных услуг.
Уход за здоровыми и больными новорожденными в существующей системе перинатальной помощи.
Для ухода за новорожденными в родильном доме 1-го уровня имеется отделение для совместного пребывания матери и ребенка.
Обслуживаемый контингент новорожденных: согласно принципу регионализации перинатальной службы, на этом уровне имеют место: роды в срок (38—42 недель), роды физиологические или с малым риском, здесь же выхаживаются здоровые новорожденные.
Больные новорожденные с этого уровня транспортируются на 2-ой или 3-й уровни в зависимости от тяжести их состояния (согласно разработанным для каждого уровня критериям).
В структуре перинатального центра 2-го уровня для ухода и лечения новорожденных имеются: отделение совместного пребывания матери и ребенка, а также отделение реанимации и интенсивной терапии и выхаживания недоношенных новорожденных с весом при рождении >1800 г. Штат этого уровня включает круглосуточно дежурящего врача неонатолога, имеющего подготовку и опыт по необходимому неонатальному уходу в случае среднетяжелых заболеваний и неотложных состояний новорожденных.
Обслуживаемый контингент новорожденных: здоровые новорожденные, родившиеся на этом уровне, больные дети со среднетяжелыми состояниями, родившиеся на этом уровне, транспортированные новорожденные с 1-го уровня и недоношенные новорожденные с весом >1800 г для их выхаживания.
Новорожденные, рожденные в тяжелом состоянии, транспортируются после стабилизации состояния в специализированном транспортом в отделение реанимации 3-го уровня.
В структуре перинатального центра 3-го уровня для ухода и лечения новорожденных имеются: отделение реанимации и интенсивной терапии новорожденных роддома НИИ ОЗ МиР и отделения специализированного ухода за новорожденными 2-го этапа: отделение по уходу за недоношенными с весом 500 — 1499 г с постом реанимации и интенсивной терапии; отделение по уходу за недоношенными с массой тела 1500 г и больше; отделение патологии новорожденного; отделение неврологии новорожденного и отделение хирургии новорожденных.
Обслуживаемый контингент новорожденных: здоровые новорожденные, родившиеся на этом уровне, обслуживаются в отделениях совместного пребывания матери и ребенка, новорожденные от матерей с высоким риском преждевременных родов, транспортированные со всей республики, начиная от 500 г при рождении (22 нед. гестации), а также больные новорожденные в тяжелом состоянии с 1-го и 2-го уровня. Этот контингент новорожденных транспортируется в отделение реанимации новорожденных 2-го этапа или вышеупомянутые специализированные отделения для новорожденных НИИ ОЗ МиР на специализированной машине скорой помощи.
Предпочтение отдается транспортировке «in utero» для обеспечения рождения новорожденных с экстремально низкой массой тела в оптимальных условиях и их выхаживания.
Усиление инфраструктуры роддомов и процесса транспортировки. В период 2006—2007 гг. и 2008—2009 гг. Правительство Швейцарии через Швейцарское Бюро по Развитию и Сотрудничеству в рамках проекта «Модернизации перинатальной системы в Молдове» поддержало оснащение роддомов 1-го уровня оборудованием для оказания мед. помощи при неотложных акушерских и неонатальных состояниях, а также для основного ухода за женщинами и новорожденными. Несколько пилотных перинатальных центров 2-го и 3-его уровня также были оснащены современным высокотехнологичным оборудованием для диагностики и лечения осложнений родов у матерей и выхаживания маловесных новорожденных.
Проект также укрепил систему транспортировки новорожденных посредством кареты скорой медицинской помощи, оснащенной всеми необходимыми приборами и оборудованием (Фото 3).

Фото 3. Специализированный реанимобиль для транспортировки новорожденных на 3-ий уровень ухода
Была разработана карта новорожденного, нуждающегося в транспортировке, которая заполняется врачом неонатологом, привезшим новорожденного, и способствует формированию базы данных о новорожденных, которые нуждались в транспортировке.
Для обеспечения налаженного процесса направления и транспортировки новорожденных врачи неонатологи род. домов 1-го и 2-го уровней извещают отделение реанимации новорожденных второго этапа выхаживания НИИ ОЗ МиР о готовящейся транспортировке и, после получения согласия этого уровня, обеспечивают процесс транспортировки.
Для укрепления функционирования региональной системы в рамках проекта было внедрено консультирование новорожденных в тяжелом состоянии в трех из десяти центрах второго уровня специалистами неонатологами из отделений реанимации и интенсивной терапии и врачом рентгенологом, специализированным в неонатальной рентгенологии, из НИИ ОЗ МиР посредством Телемедицины. В результате дистанционного консультирования ряд новорожденных остается на том же уровне ухода, не перезаполняя третий уровень ухода, а также способствуя экономии средств на несостоявшуюся транспортировку. Также улучшились условия выхаживания больных новорожденных в пилотных центрах 2-го уровня благодаря воспитательной роли дистанционного консультирования.
Были разработаны протоколы и алгоритмы по неотложным состояниям новорожденного для обеспечения процесса транспортировки новорожденных.
Оптимизация функционирования региональной системы во времени.
Анализ распределения родов по уровням показывает, что с 2001 по 2010 год на третьем и втором уровнях ухода увеличился удельный вес принятых родов из общего их количества: 9,6 % в 2001 г. по сравнению с 13,4 %в 2010 г. (3-й уровень) и 38,8 % в 2001 г. по сравнению с 50,9 % в 2010 г (2-й уровень) (рис. 1). Наоборот, % принятых родов на 1-м уровне снизился за 9 лет с 46,2 % в 2001 г. до 35,6 % в 2010 г. Эта динамика указывает на более налаженное функционирование региональной перинатальной помощи, что практически полностью соответствует распределению, предусмотренному программой и уровнем оснащения перинатальных центров медицинским оборудованием. «Идеальное» распределение родов в системе региональной перинатальной помощи должно составлять: 15 % родов в Научно-исследовательском институте охраны здоровья матери и ребенка, 50—60 % родов в межрайонных перинатальных центрах и 25—30 % родов на уровне районных родильных домов. Это связано с тем фактом, что население, обслуживаемое в перинатальных центрах 1-го и 2-го уровня — разное: на 2-ой уровень направляются беременные женщины из группы риска развития различных болезней, а на третий уровень — беременные женщины с высоким риском развития осложнений во время беременности, родов и послеродового периода.
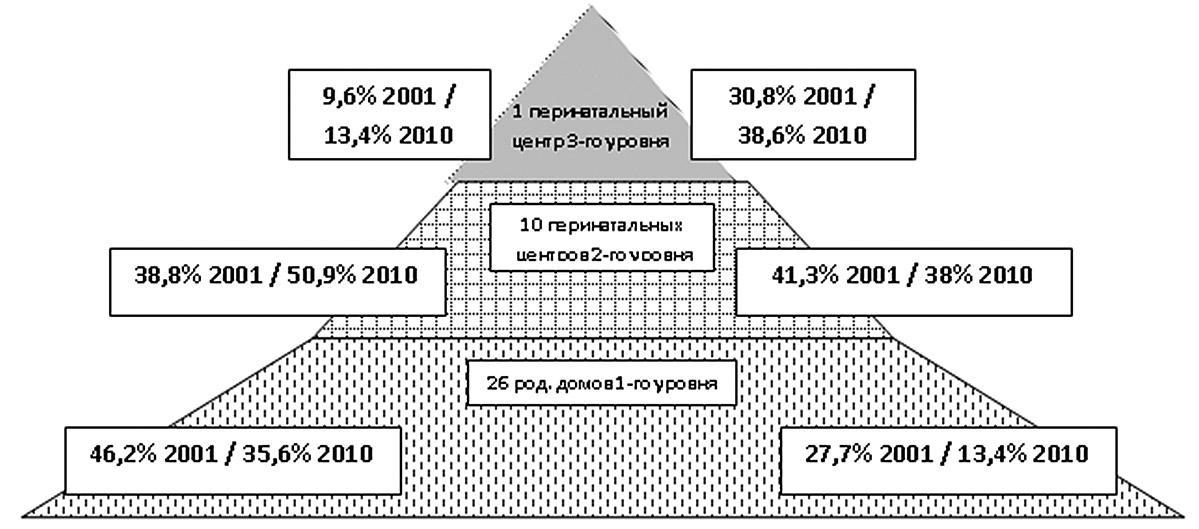
Рисунок 1. Распределение родов (слева) и % умерших новорожденных (справа) по уровням региональной системы, 2001 и 2010 гг.
Учитывая, что на третий уровень ухода направляются беременные женщины со сроком гестации до 32 недель беременности, на этом уровне концентрируются практически все роды с этим гестационным сроком и транспортируются все больные и недоношенные новорожденные, что в какой-то мере способствовало увеличению доли смертей новорожденных на этом уровне из общего показателя ранней неонатальной смертности с30,8 % в 2001 году до 38,6 % в 2010 г. На втором и третьем уровнях отмечается противоположная динамика в сторону снижения во временном аспекте доли умерших новорожденных: 41,3 % новорожденных умерло в 2001 году по сравнению с 38,0 % новорожденных в 2010 году на втором уровне и 27,7 % новорожденных умерло в 2001 году по сравнению с 23,8 % новорожденных в 2010 году.
Направление и транспортировка ”in utero” и транспортировка больных новорожденных на второй уровень ухода. Вопрос о централизации или регионализации родов дискутировался десятилетиями научным сообществом, что привело к общему соглашению о преимуществах регионализации для родов с повышенным риском или новорожденных с малым сроком гестации. Анализ данных, представленных на рис. 2, позволяет отметить некоторое снижение количества женщин с риском преждевременных родов до 32 недель беременности, направленных на третий уровень в 2010 году (76 %).
Количество новорожденных с весом при рождении 1500—2500 гр., переведенных в учреждения 2-го уровня, указывает на его стабильное повышение (рис. 2).
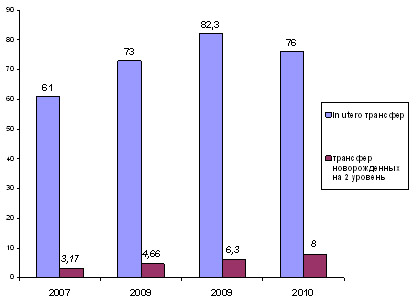
Рисунок 2. Динамика направлений женщин с риском преждевременных родов до 32 нед. беременности и больных новорожденных с 1-го уровня на 2-ой (%), 2007—2010 гг.
Направление беременных женщин. С 2002 г. ведется мониторинг направления беременных женщин из групп высокого риска на роды на третий уровень. В 2010 г. удельный вес направленных женщин на второй уровень составил 2,6 %, а на третий уровень системы — 1,61 %.
Также, согласно статистическим данным, ежегодно значительное количество женщин с показаниями к направлению на второй уровень ухода остались для родов на первом уровне. Этот показатель составил 820 случаев (2,0 %) в 2009 году и 664 случаев (1,66 %) в 2010 году. Остались на 1-2 уровнях с показаниями для 3-го уровня 335 (0,88 %) беременных женщин в 2009 г. и 260 (0,66 %) женщин в 2010 г. Этот феномен может найти объяснение в том, что некоторые женщины желают остаться в мед. учреждениях, расположенных ближе к дому или которые не имеют достаточно средств для оплаты проезда.
Таким образом, статистические данные указывают на то, что мед. персонал не всегда учитывает критерии направления беременных женщин на основе групп риска, а неадекватная оценка риска и направление ставят под угрозу здоровье и жизнь беременной женщины и ее будущих детей.
Выводы:
1.Региональная перинатальная система за свои 12 лет функционирования доказала свою высокую эффективность вместе с внедрением других мероприятий (разработка и внедрение национальных политик, обучение мед. персонала, внедрение эффективных технологий перинатального и неонатального ухода, разработка и внедрение протоколов, основанных на доказательствах, и др.) в улучшении материнского и неонатального ухода.
2.Оснащение родильных домов медицинским оборудованием и наличие реанимобиля для новорожденных способствовало улучшению функционирования региональной системы и системы транспортировки новорожденных.
3.С момента образования региональной перинатальной системы отмечаются положительные сдвиги распределения родов по уровням системы, которые практически полностью соответствует распределению, предусмотренному Национальной программой по перинатологии и уровнем оснащения перинатальных центров медицинским оборудованием. В то же время вырос показатель смертности новорожденных на 3-м уровне ухода в связи с направлением на этот уровень наиболее тяжелых новорожденных, а также недоношенных новорожденных с экстремально низким весом при рождении.
4.Около 80 % направлений in utero за счет беременных женщин с преждевременными родами до 32 недель беременности осуществляется на третий уровень перинатальной службы, 8 % новорожденных с весом при рождении 1500—2500 гр. транспортируются с первого уровня на второй, что указывает на развитие функциональности данного уровня.
5.Признавая вовремя риск развития осложнений беременности и родов со своевременным обращением на рекомендуемый уровень ухода за беременными женщинами сегодня, к сожалению, не находится на должном уровне и представляет собой потенциал для снижения дородовой мертворождаемости.
Список литературы:
1. Agostino R, Antsaklis A., Breart G, et al. (EUROPET expert group). New decision rules: regionalization in perinatal care and indications for perinatal transfer. Prenat Neonatal Med. 1999; 4. p. 104—7.
2. Barry PW, Ralston C. Adverse events occurring during interhospital transfer of the critically ill. Arch Dis Child 1994; 71. p. 8—11.
3. Cornette L. Contemporary neonatal transport: problems and solutions. Arch Dis Child Fetal Neonatal Ed. 2004 May; 89(3). F 212—F214.
4. Lawn J., McCarthy B. J., Ross S. R. The Healthy Newborn. A Reference Manual for Program Managers, 1999. 434 p.
5. Martines J., Paul V. K., Bhutta Z. A., Koblinsky M., Soucat A., Walker N. et al. Neonatal Survival: a call for action. The Lancet, Vol. 365, Issue 9465, 2005. p. 1189—1196.
дипломов

